Sladkor rafineries sladkorno bolezen. Presaditev kultur otočkov celic trebušne slinavke
Video: Preboj pri zdravljenju sladkorne bolezni: Danski znanstveniki so se n ..
Alo- in ksenotransplantacija uporabimo kot pomožno uporabo pri zdravljenju diabetesa tipa T. Za uporabo glej drobnih alopresaditev človeškega fetusa trebušne slinavke tkivo (abortny materiala), in za ksenotransplantacijo - otočkov ali izoliranih beta celic novorojenčka prašičev ali zajcih. Insulini prašiči in kunci razlikujejo v strukturi iz človeškega eno aminokislino. Značilno je, da pred presaditev material darovalca kultiviramo in vitro.Ko kultivirani otočkov celic je zmanjšana imunogenost. Alogenske ali ksenogenske otočkov in beta celice smo implantirali v vranici, jetrih ali mišico. Pri večini bolnikov, zmanjšuje potrebo po insulinu. Trajanje tega učinka se giblje od 8 do 14 mesecev. Glavni izid presaditve je inhibicija razvoj kroničnih zapletov diabetesa tipa I. Nekateri bolniki so pokazali nazadovanje retinopatije in nevropatije. Očitno bi bilo transplantata otočkov tkiva začnejo v fazi predkliničnih motenj, ki so značilne za kroničnih zapletov sladkorne bolezni.
Glavni terapevtski učinek lahko posledica ne samo insulina ampak tudi C-peptid. Ker so poročali, ki kažejo podaljšano intramuskularno dajanje C-peptida bolnikov s sladkorno boleznijo tipa I 3-4 mesecih za diabetes stabilizira in izboljšuje delovanje ledvic in povzroči regresijo diabetično nevropatijo.
Mehanizmi delovanja omenjenega C-peptid še ni pojasnjeno, vendar se zazna stimulacija Na + -K + -ATPaznega aktivnost v ledvičnih tubulih. Predlaga se možnost zdravljenja z insulinom v kombinaciji s C-peptida.
Raziskave še nekonvencionalno načinov, insulin: interrektalno, z inhalacijo, intranazalno, kot subkutano polimerni peleti postopku biorazgradnjo, in ustvarjanje aparatov za osebno uporabo s sistemom povratnih.
Upati je, da bo obstoječa resna raziskava na tem področju povzročila v bližnji prihodnosti na pozitivni rešitvi velik problem avtohtonih izboljšanje diabetike inzulina.
Zapleti insulina. Ti vključujejo hipoglikemijo, alergijske reakcije, inzulinske rezistence, po injiciranju insulina lipodistrofija.
Hipoglikemija - stanje, ki se pojavi pri diabetikih ima nivojev glukoze pade pod 50 mg% (2,78 mmol / l) ali uporabo zelo hiter padec pri normalnem ali celo višje vrednosti. Klinična opazovanja kažejo, da je to relativno hipoglikemija mogoče, ko so bili bolniki z visokih koncentracij glukoze v dobrem zdravstvenem stanju. Njegovim zniževanjem na normo vodi k poslabšanju: glavobol, omotica, slabost.
Znano je, da pri bolnikih z nestabilno med sladkorno boleznijo, s pogosto hipoglikemičnega stanju razvija prilagoditev nizkega krvnega sladkorja. Možnost hipoglikemije pri normalnem glikemije kaže hitro odpravljanje simptomov po dajanju glukoze. Hipoglikemija lahko povzroči različne dejavnike: motnje prehrane in prehrane, telesne dejavnosti, razvoj bolezni maščobnih jeter, poslabšanje delovanja ledvic, zaradi prevelikega odmerka insulina.
Še posebej nevarno hipoglikemijo pri bolnikih s koronarno boleznijo srca in možganov. Ti lahko privede do razvoja miokardnega infarkta ali cerebrovaskularne dogodke. Poleg tega ti pogoji prispevajo k napredovanju mikroangiopatije, sveže prikaz mrežnice krvavitve, zamaščena jetra. Pogosto hipoglikemija včasih privede do organskih poškodb centralnega živčnega sistema. Zato je preprečevanje hipoglikemije je velikega pomena za življenje bolnika s sladkorno boleznijo.
Za njihovo preprečevanje pri bolnikih z aterosklerozo nadomestila za diabetes koronarnih in cerebralnih krvnih žilah merila morajo biti manj strogi: Post Glikemija nad 100 mg% (5,55 mmol / l), spremembe med dnevom - 100-200 mg% (5,55- 11,1 mmol / l). Svetloba hipoglikemija odpraviti vnos ogljikovih hidratov (sladkor, med, marmelada). V hujših oblikah je treba izvesti z intravenozno infuzijo 50 ml 40% raztopine glukoze, včasih ponavljajočega, intramuskularno injekcijo 1 mg glukagona in adrenalin (0,1% raztopina - 1 ml).
Postgipoglikemicheskaya hiperglikemije (Somogyi pojav). Pri bolnikih z diabetesom tipa I, zlasti pri zdravljenju z visokimi odmerki inzulina obstajajo acetonuria in visoke tešče krvni sladkor. Poskusi, da bi povečali odmerek insulina ne odpravi hiperglikemije. Kljub dekompenzacije sladkorne bolezni pri bolnikih s telesno maso postopoma povečala. Študija in dnevne serije glikozurija kaže na pomanjkanje sladkorja v urinu v nekaterih delih v noč, in prisotnost acetona in sladkorja v urinu - v drugih.
Te funkcije omogočajo diagnosticiranje postglikemicheskuyu hiperglikemije, ki je nastal zaradi prevelikega odmerka insulina. Hipoglikemija, ki razvija najpogosteje ponoči, zaradi česar kompenzacijskega sproščanje kateholaminov, glukagon, kortizola, dramatično povečanje lipolizo in spodbujanje ketogenesis in povečanje krvnega sladkorja. Za suma Somogyi pojava potrebno zmanjšati dozo dajemo insulina (ponavadi zvečer) 10-20% in več, če je potrebno.
Somogyi učinek se razlikuje od pojava "zora» (zora), ki je bilo opaziti le pri bolnikih s sladkorno boleznijo, ampak tudi zdrava in je izražena v jutranjem hiperglikemije. Njena geneza s čezmernim rastnega hormona povzroča v nočnih in zgodnjih jutranjih urah (od 2 do 8 ur). Za razliko od Somogyi je pojav hiperglikemije ni pred jutranjim hipoglikemije. Pojav "jutra" je mogoče opaziti pri bolnikih z I in diabetesa tipa II (v prehrani ozadju ali zdravljenje antidiabetike).
Alergijske reakcije, ko se daje insulin so lokalni in skupni rabi. Prvi je nastop na mestu insulina hiperemijo, tjulnjev, ki lahko traja nekaj ur do nekaj mesecev. Splošno reakcijsko manifestira kot generalizirane urtikarije, slabost, srbenje, oteklino, gastrointestinalnih motenj, povečanja telesne temperature. V prisotnosti alergije dodeliti antihistaminsko terapijo, spremeni pogled na inzulin dodeliti monopikovye, monokomponentno priprave prašiče ali humani insulin. Morda je imenovanje prednizolon 30-60 mg vsak drugi dan (v hujših primerih) za 2-3 tedne s svojo postopni odpravi.
Post-injiciranje insulina lipodistrofija najdemo v 10-60% bolnikov, ki so prejemali zdravilo, in razvijajo predvsem pri ženskah. Pojavljajo se pri zdravljenju vseh vrst insulina ne glede na doziranju zdravil, nadomestila ali dekompenzacije sladkorne bolezni, pogosto po več mesecih ali letih zdravljenja z insulinom. Vendar pa so opisani primeri so se pojavili v nekaj tednih zdravljenja z insulinom.
Lipodistrofija pojavljajo kot hipertrofično obliko (visoka zhiroobrazovaniya v podkožnega maščobnega tkiva na mestu injiciranja), še pogosteje pa - v obliki maščobe atrofije (atrofični oblika). Lipoatrofija - ni le kozmetični napaka. To vodi do motenj absorpcije insulinom, bolečine izgled narašča s spremembo zračnega tlaka. Obstaja več teorij pojav lipodistrofija, ki jih obravnava kot posledica enega ali več dejavnikov: vnetnega odziva, odgovor mehanskega uničenja celic napake, pripravki insulina (nečistoča pankreasa lipaza, fenol, antigenske lastnosti, nizka Ph) priprava nizko temperaturo damo, alkohol iz subkutane vlaken.
Nekateri raziskovalci imajo neyrogennodistroficheskoy pojem zlorabe lokalno regulacijo indukcijo lipogeneze in lipolizo, drugi igrajo pomembno vlogo imunskih mehanizmov. Dober učinek je podan visoke čistosti (enokomponentnih) in prašičji insulin, posebno človeka. Trajanje zdravljenja je odvisno od velikosti, razširjenosti lipodistrofije in učinek zdravljenja. Pri preprečevanju lipodistrofija velikih sprememb pomen daje injekcije inzulina (nekateri avtorji predlagajo uporabo posebnega filmov perfootverstiyami), zmanjšanje mehanskih, termičnih in kemičnih dražljajev, ko dajemo (injekcija ogreti na telesno temperaturo insulin nesprejemljivosti alkohola ven skupaj z njim, globino in hitrost uprave drog).
odpornost na inzulin, kot je bil zaplet inzulina zaradi uporabe govejega inzulina slabo očiščenih pripravkov, kadar dnevne potrebe včasih doseže več tisoč enot na dan. To je prisilil industrijo proizvodnji pripravkov insulina z vsebnostjo 500 U / ml. Veliko povpraševanje po insulinu je bila določena z visokimi titra protiteles proti govejega inzulina in druge trebušne slinavke komponent. Trenutno pri uporabi monokomponentno humani insulin in prašičji odpornost na inzulin z delovanjem hormonov pogosto povzroča in kontrinsulyarnyh je začasno pri bolnikih s sladkorno boleznijo tipa I.
Ta vrsta insulinske rezistence opazili v stresnih situacijah (kirurgijo, travma, akutna infekcijska bolezen, miokardni infarkt, ketoacidoza, diabetična koma), kot tudi med nosečnostjo.
Imunska odpornost na insulin lahko pride v redkih stanj in bolezni, celo v ozadju človeškega insulina. To lahko povzroči pomanjkljivosti pri predhodnem receptoral (protitelesa proti insulinu molekuli), receptor (protitelesa na insulinski receptor) ravni. Odpornost na insulin povzroča tvorbo protiteles proti pojavi insulin v 0,01% diabetike tipa I, trajanja insulinom zdravljenja, temveč se lahko razvije v nekaj mesecih po začetku insulina.
V nekaterih primerih so visoke titre protiteles proti insulinu odpravo povečuje hiperglikemija ne le z uvedbo 200 do 500 enot insulina na dan. V tem primeru se priporoča uporaba sulfata insulina insulinskih receptorjev, ki imajo višjo afiniteto v primerjavi s protitelesi insulinu. Odpornost na insulin včasih traja valoviti, tj. E. hiperglikemije, hude hipoglikemična reakcije nadomesti več dni (kot posledica pretrganja zaradi protiteles proti insulinu).
Res je insulinska rezistenca mogoče opaziti pri acantosis nigricans, generalizirane in delni lipodistrofije, če je vzrok nastajanje protiteles proti inzulinskega receptorja. Pri zdravljenju imunološke inzulinske rezistence glukokortikoida, ki se uporablja v odmerku 60-100 mg prednizona na dan. Učinek zdravljenja se kaže ne prej kot 48 ur po začetku zdravljenja.
Drug razlog je razgradnja inzulinske rezistence ali okvarjeno absorpcijo insulina. Tako pri povišani proteazno aktivnost subkutanem dajanju velikih odmerkov insulina nima antihiperglikemično delovanje razgradnje insulina. Medtem, intravensko dajanje inzulina ima učinek v običajnih odmerkih.
Malabsorpcijo lahko posledica insulin infiltrati obtokom motnje cone insulin injekcije in prisotnost lipodistrofijo. Kot insulin preprečevanje malabsorpcijo priporočljivo pogosto dele sprememb subkutano dajanje.
Ko contrainsular potrebno insulinska rezistenca povezana s prekomerno tvorbo rastnega hormona in drugih glukokortikoidnih hormonov za zdravljenje osnovne bolezni.
Insulin edem. Bolniki s sladkorno boleznijo tipa I ali v zgodnji insulina med dajanjem velikih odmerkov zadrževanja tekočine zdravilo opazili, kar je posledica znatnega zmanjšanja glikozurijo in posledično izgubo tekočine in neposrednega učinka insulina na natrijevega reabsorpcijo v ledvičnih cevkah. Kot je oteklina odmerek običajno izgine.
NT Starkov
Zdieľať na sociálnych sieťach:
Príbuzný
 Pankreasa: sladkorna bolezen povezana s pankreatitisom
Pankreasa: sladkorna bolezen povezana s pankreatitisom Langerhansovih otočkih trebušne slinavke
Langerhansovih otočkih trebušne slinavke Otočkov Naprava trebušne slinavke
Otočkov Naprava trebušne slinavke In pankreatičnih celic (alfa, beta), protitelesa, - obnovijo in transplantacijskih
In pankreatičnih celic (alfa, beta), protitelesa, - obnovijo in transplantacijskih Bi lahko pomanjkanje vitamina A diabetes vzrok?
Bi lahko pomanjkanje vitamina A diabetes vzrok? Rotavirus pospešuje razvoj prve vrste sladkorne bolezni
Rotavirus pospešuje razvoj prve vrste sladkorne bolezni Revolucija pri zdravljenju diabetesa tipa 1
Revolucija pri zdravljenju diabetesa tipa 1 Matične celice ozdravi diabetes
Matične celice ozdravi diabetes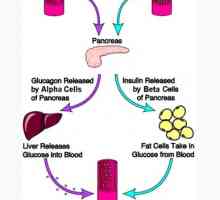 Prirojena nadledvične hiperplazija. Proizvodnja insulina trebušne slinavke
Prirojena nadledvične hiperplazija. Proizvodnja insulina trebušne slinavke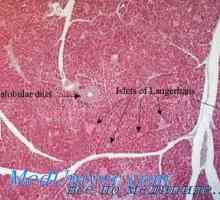 Slinavka je huda oblika diabetesa. diabetična glomeruloskleroze
Slinavka je huda oblika diabetesa. diabetična glomeruloskleroze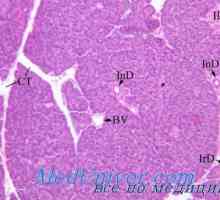 Morfologija diabetesa. Patološka anatomija diabetes Diabetes
Morfologija diabetesa. Patološka anatomija diabetes Diabetes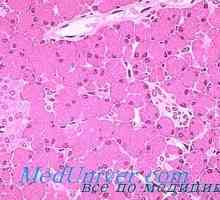 Morfologija hyperinsulinism. Patološka anatomija insuloma
Morfologija hyperinsulinism. Patološka anatomija insuloma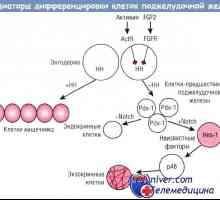 Uredba diferenciacije celic trebušne slinavke endokrinih žlez
Uredba diferenciacije celic trebušne slinavke endokrinih žlez Uredba diferenciacije exocrine trebušne slinavke celic
Uredba diferenciacije exocrine trebušne slinavke celic KAMP proteina obnavlja trebušno slinavko
KAMP proteina obnavlja trebušno slinavko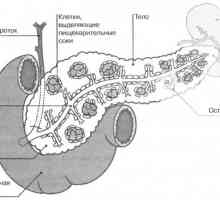 Trebušna slinavka je hkrati žleza z notranjim izločanjem
Trebušna slinavka je hkrati žleza z notranjim izločanjem Razvrstitev diabetes mellitus
Razvrstitev diabetes mellitus Zollingera- Ellisonov sindrom in peptični ulkus, duodenalni ulkus [gastroenteritis ali (duodeno)…
Zollingera- Ellisonov sindrom in peptični ulkus, duodenalni ulkus [gastroenteritis ali (duodeno)… Zdravje Enciklopedija, bolezni, zdravila, zdravnik, lekarna, okužba, povzetki, spol, ginekologije,…
Zdravje Enciklopedija, bolezni, zdravila, zdravnik, lekarna, okužba, povzetki, spol, ginekologije,… Znanstveniki bodo lahko začeli obnovo trebušne slinavke
Znanstveniki bodo lahko začeli obnovo trebušne slinavke Presaditev celice pankreatičnih otočkov za zdravljenje diabetesa: pogovor z kirurg
Presaditev celice pankreatičnih otočkov za zdravljenje diabetesa: pogovor z kirurg