Akutni miokardni infarkt
Video: akutni koronarni sindrom, miokardni infarkt z elevacijo ST-segmenta
Vsebina
- Video: akutni koronarni sindrom, miokardni infarkt z elevacijo st-segmenta
- Definicija akutnega miokardnega infarkta
- Razvrstitev akutnega miokardnega infarkta
- Epidemiologija
- Bolnice in klinične definicije
- Periodično in ponavljajoči mi
- Akutni koronarni insuficienca
- Etiologija in patogeneza akutnega miokardnega infarkta
- Dejavniki tveganja za neugodnem poteku akutnega miokardnega infarkta
- Preprečevanje mi
- Sekundarna preventiva
Definicija akutnega miokardnega infarkta
Akutna MI se določi z uporabo kliničnih, elektrokardio grafike, biokemijske in patomorfoloških značilnosti.Znano je, da izraz "akutni miokardni infarkt" kaže kardiomiocitne smrt zaradi daljšega ishemijo inducirane. ECG lahko odkrijejo znake miokardno ishemijo - ST in T sprememb in znakov miokardijske nekroze, zlasti kompleks QRS konfiguracije.
Orodja HD akutna progresivna MI (z dviganjem ST segmenta) je oblikovan kot sledi: bolnike z bolečine (bolečine v prsih, ki lahko seva v roko, levi rami, spodnje čeljusti, vratu, hrbtu, ki traja več kot 20 min, ni zasidrana nitroglicerina) elevacijo ST (na J) >0,2 mV v dveh ali več sosednjih precordial vodi in >0,1 mV v eni ali več oddaljenih vodi.
Prav tako pokaže, da je akutna MI vključuje blokado levokračnim na EKG dokazi, da je nastala prvič in čez dan pred anketo. Druge variante akutnega miokardnega infarkta bomo govorili kasneje.
Dodatne informacije za pojasnitev diagnoze akutnega miokardnega infarkta o ozadju kliničnih simptomov akutnega miokardnega ishemije (glede na obseg poškodovane miokarda) lahko dobimo z analizo biomarkerjev, ki več podrobnosti bo govora kasneje.
Diagnoza je bila ustanovljena z datumom nastanka (do 28 dni), lokalizacije (sprednje stene peredneverhushechny, anterolateralno, peredneperegorodochny, preponska, inferolateral, nizhnezadny, nizhnebazalny, verhushechnobokovoy, bazalnolateralny, verhnebokovoy, stranska, zadnja, zadnebazalny, posterolateralna, zadneperegorodochny, septum, RV ).
To je treba navesti vrsto akutnim miokardnim infarktom: primarna, ponovljenim ali ponovi (v tem primeru kažejo velikost in lokacijo izbirno).
Če so morali različni zapleti akutnega miokardnega infarkta, ki se vključijo v oblikovanje diagnoze, kar kaže na razvoj datuma (ni posebej šifrirana). Tudi pri diagnosticiranju navajajo to terapevtske intervencije kot CABG (z navedbo števila presadkov), transluminalna Angioedem Plastika in vstavitvijo žilne opornice z navedbo žilnih, balon kontrapulsatsiya, kardioverzijo, začasno (določeni datum) ali konstantna bodo potek (bodo potek) ablacijo.
Za vsako zdravljenje je treba določiti datum (obdobje) od.
Oblikujejo diagnoze morajo biti v naslednjem zaporedju: vzrok akutnega miokardnega infarkta (npr IBS) - nenadna srčna smrt ozhivleniem- s akutnega miokardnega infarkta (z ustreznimi posodobitve) - MI zapletov (z ustreznimi dopolnila) - prisotnost različnih oblik Cardiosclerosis (po infarktu cardiosclerosis mogoče navesti datum , globina in lokacija vse prejšnje MI) - CH (z navedbo stopnje).
Razvrstitev akutnega miokardnega infarkta
Po ICD-10 akutnega miokardnega infarkta med vrstami sproščajo:• akutni miokardni infarkt s prisotnostjo patološkega zoba Q (I21.0-I21.3);
• akutni miokardni infarkt brez patološkega zoba Q (I21.4);
• akutni miokardni infarkt (neopredeljene - v primeru ovirano diagnozo I21.9);
• ponovni miokardni infarkt (I22);
• ponovni infarkt (I22);
• akutni koronarni insuficienca (vmesna I24.8).
akutni miokardni zapleti so razdeljeni na naslednji način:
• OCH (stopnje I-IV za Killip, I50.1);
• motnje srčnega ritma in prevodne motnje (ventrikularna tahikardija, ventrikularna fibrilacija, pospešeno idioventricular ritem, atrijska fibrilacija in atrijsko plapolanje, supraventrikularne aritmije, supraventrikularne in ventrikularne ekstrasistole, atrioventrikularni blok I-III odpovedjo meri sinusnega vozla, asistolo I44-I49);
• zunanji srca pretrganje (akutna in subakutna - s tvorbo pseudoaneurysm) z hemopericardium (I23.0) in brez hemopericardium (I23.3);
• notranja pretrganje srca (nastanek atrijske septalno napak I23.1, ventrikularna septalno napak I23.2, pretrganje tetive tetive I23.4, solza in lupino papilarni mišične I23.5);
• krvni strdki v votline srca (I23.6);
• tromboza malih in velikih obtoku (I23.8);
• zgodnje infarktu dilatacija z nastankom akutnega srčnega anevrizme (I23.7);
• epistenokarditichesky perikarditis (Perikarditis epistenocardica);
• Dressler sindrom (I24.1);
• zgodaj (od 72 h do 28 dni) po infarktu angina (I20.0).
epidemiologija
Kljub nekaterim napredkom pri zdravljenju akutnega miokardnega infarkta v najbolj industrializiranih državah, je ta patologija ostaja na seznamu glavnih vzrokov obolevnosti in umrljivosti. Po statističnih podatkih, incidenca akutnega miokardnega infarkta pri moških, starejših od 40 let, se giblje v različnih regijah sveta, od 2 D6, ki jih 1000. Incidenca akutnega miokardnega infarkta v ZDA je 1,5 milijona / leto, destabilizacija koronarne srčne bolezni, povzroča letno smrt okoli 500 000 ljudi .Stopnja umrljivosti zaradi koronarne destabilizacijo bolezni arterij v Ukrajini v letu 2005 je bilo 707 na 100 000 prebivalcev. Ženske akutnega MI mark približno 2-krat manj. Po uradnih statističnih podatkih je mestno prebivalstvo je bolan bolj pogosto kot prebivalce podeželja, vendar ti podatki, je treba skrbno pretehtati, pri čemer se upoštevajo možni razlike pri odkrivanju bolezni.
Podatki o neenakomerni smrtnosti za predhodno bolnišnicah (zlasti v ZDA je ta delež približno 50% vseh primerov akutne momenta po MONICA registracijo, - približno 30%, kjer je razmerje med številom primerov pred bolnišnične omogočil v primerih bolnišnici zmanjšuje s starostjo, in sicer od 15,6% pri ljudeh, pri bolnikih, starejših od 70 let), ki so mlajši od 50 let do 2,0%. Največje število primerov pred bolnišnici smrti pri bolnikih z akutnim MI je nenadna smrt v prvi uri bolezni.
Več kot polovica bolnikov z določeno boleznijo koronarnih arterij umre nenadoma. Približno 30% primerov nenadno smrt je prva manifestacija bolezni koronarnih arterij, ki je najbolj pogosto povezana z malignim ventrikularne aritmije (ventrikularna tahikardija ali ventrikularna Lagati rillyatsiya).
Praktično se pojavijo vse primere primarno trepetanje prekatov v prvih 4 urah po akutni miokardialni ishemiji. Ventrikularna tahikardija s trepetanje prekatov v prehodni točki nekoliko pozneje doseže maksimalno frekvenco 24 ur ali več po nastopu akutnega miokardnega infarkta.
Veliko manj je glavni aritmija asistolo. V bolnišnici umrljivost v najbolj usposobljenih zdravstvenih ustanovah so v letu 1960 za 20-25%, do konca 80-ih let. Se je zmanjšal za 10-15%.
Po italijanski register BLITZ, trenutno je ta številka znašala 7,4% (7,5% za akutnega miokardnega infarkta z dvigom spojnice ST, 5,2% za akutni koronarni sindrom (ACS), brez dviga spojnice ST). registracija pogostnost akutnega miokardnega infarkta z dvigom spojnice ST o dovoljenju je bilo 65% ACS.
Dejavniki, ki določajo uspeh boja proti tej patologije, da je varno, da vključujejo profilaktično strategijo, podprto stanje in izboljšanje standarda oskrbe. Programi socialno preprečevanje vključujejo preprečevanje dejavnikov kardiovaskularnega tveganja in njenih zapletov - nasvete o opuščanju kajenja in prekomernega uživanja alkohola (več kot 40 gramov čistega alkohola na dan) - boj proti prekomerne telesne teže s pomočjo uravnotežene prehrane in telesne aktivnosti- kontrolo krvnega tlaka in glukoze krovi- izjemo kroničnega stresa.
Seveda, ti programi uporabljajo predvsem za skupine, ki so, razen tistih (spremenljiva) dejavnikov tveganja, obstajajo tudi ne spreminjati, kot je moški spol, starost, družinsko anamnezo koronarne bolezni.
Prav tako velikega pomena, je razširjena zavest ljudi (predvsem skupine akutnega miokardnega infarkta tveganja) specifičnih simptomov bolezni, s čimer se zmanjša časovni interval od simptomov nastopu pred iščejo zdravniško pomoč. Pomemben prispevek k izvajanju navedenih programov si srčno klinični pregled, s pomočjo katerega proizvajajo tudi izbor bolnikov z indikacijami za farmakološke in / ali kirurško spremembo bolezni srca in ožilja.
Bolnice in klinične definicije
Akutna Q-val MI zV izraz domače klasifikacije prej razdeljena na macrofocal in transmuralnim akutni miokardni infarkt, ki je eden od glavnih razlik z mednarodno klasifikacijo.
V skladu z globino lokacijo lezije v debelino srčne mišice lahko macrofocal MI pridom zasedajo subepicardial, subendokardialnega ali Skupni notranji plasti miokarda, ki bo prikazan v posebni grafični EKG (če je lezija sodeluje subepicardial plast na EKG-ju prevladujejo nadmorske višine segmenta ST, Notranji in subendokardialnega izguba spremlja nastanek depresij denominiranih ST globoke negativne T valovi).
Skupna značilnost teh podmožnostima Zanimiv je patološko Q zobca in v večini primerov - zmanjšanje R amplitude vala v svinčevega ustrezno lokacijo lezije, ker so majhne goriščni subepicardial, subendokardialnega infarkt ali Notranji pride brez tvorbe Vile Q in R. izrazito zmanjšanje amplitude vala
Dodatne informacije za razjasnitev globino lezije lahko dam od encimov in stopnjo okvare regionalnega kontraktilnosti po dvodimenzionalne ehokardiografijo.
Elektrokardiograma akutnega miokardnega infarkta s Q-val se lahko določi v prisotnosti patološkega Q vala v svinčevega V 1 - V 3, ali v prisotnosti trajanja Q zobca >0.03 y v vodi I, II, AVL, AVF, V 4, V 6 ali V. Upoštevani patološko zob Q je 0,25 ali večimi R-amplitude vala v istem svinca.
Potrebno je poskrbeti za razlago teh sprememb v vodstvu III (ni posebej potrjeno v AVF vodi), saj se lahko zaradi posebnosti lokacije srca v prsih (v tem primeru, se prepričajte, da se registrirajo v vodstvo III inspiracijski dodatni vodi). V nekaterih primerih lahko opazimo komplekse (q) RS, če je "osnovno" R val prezreti in S val šteli za patološko kompleksnega QS.
Zlasti težko preverjanje patoloških Q zob pri miokardnem hipertrofije in / ali intraventrikularnega motnje prevajanja. V tem primeru, bolj informativen elektrokardiotopogramma.
Pathogenetically akutnega miokardnega infarkta z zobno Q je stopnja akutnega miokardnega infarkta, ko se prostornina lezij (nekrotične) miokarda že pomembnejša, amplituda in trajanje valov Q posredno ocenili globino miokardni poškodbi in število žic med prisotnost patološkega zob Q - njegove razširjenosti . V večini primerov akutnega miokardnega infarkta z zobno Q diagnosticirati AMI na prehodu iz akutne faze akutna in nato oster.
Pri namestitvi pozno diagnozo v primerih, ko je čas za prvo snemanje EKG spreminja manjka ST segmenta, je treba opozoriti, da lahko zobcev Q sami biti navedba prejšnjega miokardnega infarkta. V tem primeru, v odsotnosti arhiva EKG in drugih zdravstvenih evidenc, podatkov zgodovina mogoče potrditi z določitvijo regije srce stene tanjšanje je v ehokardiografijo.
Akutni miokardni infarkt brez patološkega Q zobca
Ta izraz ustreza konceptu "melkoochagovyj IM" in ACS pomeni, da zaključi nastanek lezija (nekrotične) infarkt, vendar še vedno ne dovolj velik (v globino) privede do nastanka patoloških Q zob na EKG.
Netočnosti te tekme je, da zaradi odsotnosti patoloških Q valov ne moremo govoriti o nizki razširjenosti srčnega napada, in le majhen globine miokardnega škode.
Kot primer, kadar se obstojne spremembe EKG v obliki negativnih valov T opazili pri vseh precordial vodi in na ustrezni klinični in visoke ravni encimov lezije lahko šteje, da skupna Notranji, ker odsotnost patoloških zob Q dodeljuje "akutnega miokardnega infarkta brez zob Q ".
Aktualno mogoče razlikovati izolirano subepicardial (redko diagnozo zaradi posebne anatomije koronarnega drevesa), subendokardialnega in Notranji podvarian si melkoochagovogo MI, ki se razlikujejo v grafu EKG.
Še posebej, eden od najpogostejših EKG manifestacijo occasional akutnega miokardnega infarkta je prisotnost vztrajno negativne zob T. Vendar pa ta funkcija ni dovolj in jo je mogoče identificirati v nestabilna angina pektoris, miokardni hipertrofije, presnovne motnje, in da je rezultat prejšnjih miokardni infarkt strukturnih poškodb (koronarno ali ne-koronarnih izvora), in osrčnika.
Subendokardialnega infarkt izvedba se lahko pojavljajo v "akutnega miokardnega infarkta brez zob Q", in tipa "s akutnega miokardnega infarkta zob Q» (razmeroma redko).
Zanj je značilna lezije predvsem subendokardialnega infarkt oddelkov, ker lahko Skupni notranji in subepicardial področja srčne mišice ohranijo svojo sposobnost preživetja. Pogosteje kot ne je posledica distalne bolezen koronarne arterije, koronarne vaskularne posteljo microembolization.
EKG vzorec ima več funkcij: miokardni vzbujanje vektor vrednost se ni spremenila, saj izvira iz sistema prevodnega prekata, določenim v okviru endokarda in epicardium doseže nedotaknjen. ECG lahko označi patološkega plitvo zobno Q (neobvezno), rahlo zmanjšanje zob R, depresija segmenta ST, dvo-fazna inverzija mogoče, ali val T vodi I, V 1 -V 4, pri čemer drugi lokalizacije infarkt v vodi III, in AVF - na dnu (nazaj) in svinca AVL, V. 5 -V 6 - na stranskem lokalizacije.
Kot MI, delna ali popolna izravnavanje segmenta depresije ST s tvorbo stabilne negativne T val
Treba osredotoči na globini depresije ST segmenta v vodi razmeščenih nad površino miokardnega več kot 0,2 mV, ker manj izrazit odklon ST spojnice, npr 0,1 mV, označen namesto subendokardialnega ishemije, miokardnega. Poleg znaki ishemije treba pripisati nestabilnost: spremembe ponavadi pojavijo v ozadju stresa ali fizični stres pogosto izravna z nekaj minutah po odstranitvi sprožilo dejavnikov nitroglicerin.
Depresija pri subendokardialnega infarkta lahko označite do 3 dni. Kakorkoli že, za nadaljnje diagnoze je potrebno dinamično registraciji EKG, kot je mogoče z analizo arhivskega gradiva, primerjave biokemijskih in drugih kliničnih in instrumentalnih merilih.
Periodično in ponavljajoči MI
Ti koncepti nanašata na tiste primere, ko se prvi akutni miokardni infarkt oblikovali sekundo ali več.In čas ponovitve akutnega miokardnega infarkta - od 3 do 28 dni od datuma začetnega srčnega napada, in po tem obdobju boste morali govoriti o ponovni infarkt. Če je EKG diagnoza velikosti in lokacije lezije težko, v diagnozi ni potrebna.
Akutni koronarni insuficienca
Ta koncept približno ustreza mednarodnim izrazom "akutni koronarni sindrom" in se uporablja kot vmesni produkt v zgodnji diagnozi bolezni. Oblikovanje takega diagnoze temelji na prepoznavanju elevacijo ST ali depresije v kombinaciji z dolgotrajno (več kot 20 minut) anginal bolečine.Značilno je, da v tujini pogosto uporablja klasifikacija, pri čemer vsi primeri destabilizacijo CHD združeni v izrazom "akutni koronarni sindrom" in odvisno od prisotnosti ali odsotnosti z dvigom ST segmenta v prvih urah bolezni razdeljeno na ACS z zvišanjem ST segmenta (na katerega se nanašajo na pojem " miokardni infarkt segmenta ST »- ST elevation miokardni infarkt, ki odgovarja STEMI, in primeri pogosto najdemo v ruski literaturi izraz" akutna okvara na koronarno obtoku ", v katerem bo pravšnji za akanchivayutsya miokardni tvorba nekroza) in ACS brez dviga spojnice ST (na katerega se lahko primeri vključujejo nestabilna angina pektoris, akutni miokardni infarkt melkoochagovogo depresije ali brez depresije spojnice ST).
Posebnost te klasifikacije je, da je na podlagi stopnje manifestacija miokardno ishemijo, medtem ko je razvrstitev, upoštevajoč prisotnost ali odsotnost patološkega zob Q, predvideva stopnjevanje globino poškodbe srčne mišice in zato velja za kasnejše obdobje bolezni.
Smiselnost takšnega "zgodaj" delovni razvrstitvi je posledica dejstva, da so sodobni pristopi k zdravljenju v zgodnjem obdobju akutnega miokardnega infarkta razlikovala predvsem po stopnji manifestacijo ishemije in bistveno vplivale na potek sub-akutne obdobju bolezni.
Zlasti v obdobju reperfuzijskih skupnega celotnega miokardno ishemijo z elevacijo ST na EKG ni v vseh primerih pomenila njihovo oblikovanje zob Q. Na drugi strani pa so dinamični procesi, ki se odvijajo v okviru ishemično boleznijo srca destabilizacije, kaže na možnost prenosa bolezni s kliničnega variante v drugo.
Glede na zgoraj navedeno pri uporabi izraz "akutna koronarne insuficience" smotrno prečiščenja narave in obsega ishemičnih elektrokardiografske spremembe, ki spremljajo bolezni (ki označuje prisotnost ali odsotnost dvigom spojnice ST na EKG), ki lahko dodatno olajša izbiro ustreznih strategij zdravljenja.
Etiologija in patogeneza akutnega miokardnega infarkta
Trenutno je splošno priznana predpostavka patofiziološki vlogo pri razvoju koronarne akutnega miokardnega infarkta, napredna v 1909 ND Strazhesko in VP Model in 1912 J. B. Herrick. Razlog za AMI, kakor tudi druge oblike akutnega koronarnega sindroma, več kot 90% od nenadnega zmanjšanja koronarnega pretoka krvi z aterosklerozo, povzročene s trombozo v kombinaciji, z ali brez sočasnega vazokonstrikcijo.V redkih primerih Upoštevajte, akutni miokardni infarkt zaradi sepse (tromboza), embolijo, koronarno arterijsko trombozo, intrakoronarne ali kot posledica vnetja pri žilnega endotelija pri koronaritah različne geneze. Prav tako so bili opisani primeri akutnega miokardnega infarkta, razvit na podlagi izoliranih koronarnih spazem nedotaknjenih arterijah (pogosto zastrupitve narave).
Med etiološki dejavniki prispevajo k razvoju akutnega miokardnega infarkta, na prvem mestu je ateroskleroza.
MI Drugi dejavniki tveganja so tudi dejavniki tveganja za aterosklerozo.
Z "velike" dejavniki tveganja so neke vrste hiper in dislipoproteinemia, hipertenzijo, uporabe tobaka, telesna nedejavnost, presnove ogljikovih hidratov (predvsem diabetesa tipa II), debelost, starost bolnikov, starejših od 50 let (povprečna starost hospitaliziranih bolnikih z akutnim MI Italija je 67 let).
Dejansko so lipidne motnje metabolizma diagnosticirali pri bolnikih z miokardnim infarktom so bili precej bolj verjetno kot pri zdravih ljudeh (predvsem dislipoproteinemia IIb in vrste III). Medtem ko hipertenzija je dokazano dejavnik tveganja za MI, Symp-avtomatski oblika AG ne nosi veliko tveganje za MI. To lahko razložimo s posebnostmi patogenezo hipertenzije, ki je po eni strani prispeva k razvoju ateroskleroze, in na drugi strani - predisposes lokalnih krči arterij.
Rezultati obsežnih raziskav kažejo povečanje miokardnega infarkta pri kadilcih. To pripisujejo dejstvu, da so snovi, ki nastanejo pri zgorevanju tobaka (predvsem nikotina), poškodba žilnega endotelija in olajšali vazospazem, in visoka vsebnost karboksihemoglobin v krvi kadilcev zmanjšalo sposobnost trajanja krvi za prenašanje kisika.
Prekomerno telesno težo (ITM 30 ali več) je dejavnik tveganja za napredovanje ateroskleroze in miokardnega infarkta, če iztržek tipa trebušne debelosti. Pri bolnikih z zmanjšano telesno aktivnost o ozadju razvoju ateroskleroze pojavi neučinkovito adaptivno razvoj zavarovanj v srčni mišici in kardiomiocite toleranco za ishemijo (prekonditsii pojav).
Poleg tega je zaradi telesne neaktivnosti se pojavi nepravilno CAC povečala ton v primeru nepravilne pomembno psiho-čustveno in fizični stres. Kronično povišane ravni glukoze in produkti nepopolnega metabolizma ogljikovih hidratov v krvi pri sladkorni bolezni vodi endotelijskih poškodb in razvojem poliangiopatii.
Ko je združevanje dveh ali več od teh povečanj dejavniki tveganja stopinj sorazmerno. Poleg zgoraj, obstaja veliko tako imenovanih "majhni" dejavnikov tveganja (protin, psoriaza in folna pomanjkanje kisline al.), Katerega delež v strukturi bolezni je relativno majhen.
Klinični znaki in rezultati so odvisni od lokalizacijo obstrukcije, stopnjo in trajanje ishemije miokarda. Predvsem obstajajo razlike v stopnji manifestacija bolečine in stres aktivacijo RAAS, zaradi prisotnosti hipertenzijo, tahikardija, hiperglikemije, levkocitoza s aneozinofiliya v prvih urah bolezni.
Značilno je, da med razvojem akutnega miokardnega infarkta z elevacijo ST segmenta regalu tvorjen tako imenovani "rdeči" strdek, ki vsebuje precej večje število eritrocitov.
Takšno razliko "trombocitov" ali "bele", tvorba trombov povezano z razvojem ACS brez trajnega povišanja ST segmenta kaže večjo globino in podaljšanim o prekršku reološke in koagulacijske lastnosti krvi in pomembnejše obstojnih trombogenega sprememb v endotelija poškodovanega dela koronarne arterije.
Zato je v akutnem miokardnem infarktu z dvigom spojnice ST prednostno razvija vztrajno in okluzivnega tromboze. približno -¾- primerih koronarne trombusa je pred nenadnim pretrganja ranljivih plakih (vnetje, lipidov bogate plaki, s tanko fibrozne ovojnice pokrita). Drugi primeri so povezani z mehanizmi niso značilni za konec, kot je erozija v zobnih oblog.
¾- primeri plaque ki postanejo podlaga za neprepustno tvorbo trombov med akutnim miokardnim infarktom, povzročil le rahlo ali zmerno stenozo, da pred razvojem infarkt (izhaja, trombolitične terapije je v teh primerih najučinkovitejši). Vendar pa je v ozadju pomembno stenozo rupture plaka, ki vodi do pogostejše razvoj akutnega miokardnega infarkta (v primerjavi z manjšimi stenozo).
MI, je povzročila popolno okluzijo koronarne arterije razvija po 20-30 minut po začetku izraženega ishemije (pomanjkanje pretoka krvi v arteriji ali ollateralyam) in napreduje s časom iz podskupine srčnim subepicardial odseka (valovnih front pojav).
Reperfuzijska in kolaterale udejstvovanje lahko prepreči pojav nekroze ali spodbujajo zmanjšanje njegove velikosti (držimo v povprečju 70% periferni ishemičnih coni miokarda). Prisotnost podaljšane angine do akutnega miokardnega infarkta lahko olajšajo nastanek razvitih zavarovanja, kar rezultira v podaljšanem ohranjanje ali vzdrževanje upravičenosti ishemične cone (v koronarno angiografijo razvili zavarovanja določi v 30% primerov akutnega miokardnega infarkta).
Pri teh bolnikih se je trend manj hude poškodbe miokarda, bolj redko razvoj in CH v letalnosti- v poznem obdobju po AMI funkcijo črpanja srca so ohranili čim večji obseg. Če je trajanje koronarne okluzije za več kot 6 ur, le majhen del (10-15%) ostaja izvedljive ishemično miokarda.
Prisotnost podkritično vendar obstojne tok lahko (1.1 sl.) Podaljšanje časovnega okna za miokardni reševanje popolni reperfuzija

Sl. 1.1. Patogene stopnje ateroskleroze
Odgovor na rupture plaka je dinamičen: tromboza in trombolizo avtologne pogosto povezana z vazospazmom, razvila istočasno, kar povzroči prehodno oviranje pretoka krvi.
V majhnem odstotku primerov, krvni strdek, ki je povzročil razvoj akutnega miokardnega infarkta, lahko uničijo v zgodnjih urah od začetka bolezni telesa lastno fibrinoliticno sistema s pomočjo endogenih vazodilatatorji odpravili koronarospazm.
V tem primeru govorimo o spontanem (ali avtogeni) trombolizo in recanalization infarktobuslovivshey koronarne arterije. Klinično je aktivna varianta akutnega miokardnega infarkta označen s predčasno (pred reperfuzijo) regresijo simptomov in EKG znake encimov in volumna prizadeto miokarda po raziskavah v subakutni fazi bolezni manjša kot v primeru izpada avtologne fibrinolitičnega sistema.
Osnovna Glavni fibrinolitskih modulatorji aktiviranje proen-cima plazminogena in urokinaza dvojnoverižna, prav tako sodelujejo pri fibrinolitičnega kaskade jih proizvaja endotelij tPA in njene antagoniste -Quickly odzivno aktivatorja plazminogena inhibitor PAI-1.
Njihov delež v plazmi fibrinolitičnega potenciala določa kri. Neravnotežje med tema dvema peptidi (povečana raven PAI-1 pri normalnih ali zmanjšanih ravneh TPA) v plazmi, zabeleženih pri akutni srčni infarkt, 30-dnevno smrt po miokardnem infarktu. Znano je tudi, da angiotenzina II in angiotenzina IV metabolit povzroči povečano nastajanje PAI-1, ki ga endotelijskih celic.
Po drugi strani pa je tesno povezan s RAAS kallikreinkininovoy sistemu in tako zagotavlja, da ACE razgradnja bradikinina (sl. 1.2).

Sl. 1.2. Spontano koronarnih arterij recanalization infarktobuslovivshey obdobje infarkt in je povezana s tveganjem ponavljajočih
Še en razlog za neučinkovitost je nezadostna reperfuzijske Avtogeno ukrep vazorelaksiruyuschih sredstva, in kot posledica - stalno vazospazmom. Bradikinin je stimulator endogenega endotelijske sproščujoč faktor (NO).
Ker razgradni bradikinin izdelki nimajo teh lastnosti, je očitno, da hiperaktivnost endokrinega, intravaskularno ali RAAS poleg zmanjšanja fibrinolitično dejavnost vodi tudi do motenj v krvi vazodilatatornega zmogljivosti.
Po drugi strani pa RAAS vodi do deaktivacije NO jo pretvorimo v neaktivno peroksinitrit superoksianiona. Superoksid anion tvorimo s sodelovanjem NdAD membrane (P) H oksidaze in endotelijske NO-sintaze.
Tako zatreti in druge kratkoročne sistemske učinke NE - inhibicija z ADP odvisne adhezije in agregacije trombocitov, zaviranje adhezije trombocitov na endotelij z blokado degranulacijo trombocitov. Zato je tam povečuje potencialno proagregatsionnogo kri, stimuliranje začetne korake tvorjenja koronarno trombozo in tromboze.
Ko koronarna tromboza začetna oviranje pretoka krvi, običajno začne z agregacijo trombocitov, ki vključuje fibrin (sl. 1.3).

Sl. 1.3. Stenotično aterosklerotični plak
Druga škodljive posledica uničenja aterosklerotičnih plakov in koronarna tromboza, distalno embolizacija je ateromatozne in trombotični mase, ki vodijo k mikrovaskularne oviro, in lahko prepreči uspešno reperfuzijo na nivoju tkiva, necmotrya ustrezno obnoviti prehodnost infarktobuslovivshey arterijo (sl. 1.4).

Sl. 1.4. Razvoj akutnim koronarnim sindromom
Razvoj zapore koronarne arterije povzroči kardiomiocidni smrti.
Stopnja in trajanje plovila okluzije vrednosti miokardnega nekroze odvisen od ognjišča. Kršitev koronarnega pretoka krvi in miokardnega razvoj nekroze sproži kaskado reakcij nevrohormonske, vnetna in proliferativna procesa.
Vse te strukturne in funkcionalne in metabolična prilagoditev infarkt privede do preoblikovanja LV votline: dilatacija LV votline, spremeni svojo geometrijo in razvoj hipertrofije, kar lahko privede do pojava CH in določa dolgoročno prognozo pri bolnikih z akutnim miokardnim infarktom (slika 1.5.).

Sl. 1.5. Patogeneza po infarktu prekata preoblikovanja votlini (prilagojeno iz St. John Sutton, 2000). ANP - atrijski natriuretični peptid BNP - možganov natriuretični peptid MMP - matrične metaloproteinaze
Med akutnim miokardnim infarktom obstaja več patogeni dobe.
Prodromalnem stadiju, ali ti predinfarktnoe stanje, po različnih virih je navedeno v 30-60% primerov. Povprečno trajanje obdobje 7 dni, je to pogosto povezano z začetkom fizične ali psiho-čustveni stres, ki so najbolj neugodna "majhna", ampak redno stres, konstanten stres.
Klinično je značilen pojav ali znatno povečanje pogostosti in resnosti napadov angine armature (tako imenovani nestabilna angina pektoris), in splošnega stanja sprememb (slabost, utrujenost, potrtost, anksioznost, motnje spanja). Akcijske antianginozni droge postane, praviloma manj učinkovito.
Upoštevajte, da je nestabilna angina pektoris, tudi v primeru, pa ne iščejo zdravstvene oskrbe lahko rešili sami, brez razvoja akutnega miokardnega infarkta, kar olajšuje mehanizmi so opisani zgoraj.
Kljub temu, da oceni resnost in obseg morebitne poškodbe miokarda klinične slike, preden je infarkt stanje zelo težko, zato, da se vsem bolnikom, sprejetih v bolnišnico s klinično nestabilno angino pektoris, je treba iste taktike medicinsko diagnostiko se uporablja kot pri bolnikih z akutnim miokardnim infarktom, razen tromboliza (cm. spodaj).
V odsotnosti stabilizacijo pacienta, ki se izvaja intenzivno terapijo, koronarna angiografija je rešitev izvedljivosti in obsegu invazivnimi postopki.
Akutna čas (čas od pojava miokardni ishemiji pred prvo manifestacije njene nekroze) razteza na splošno od 30 minut do 2 uri. Začetek tega obdobja, navadno ustreza največjemu anginal bolečino, na katerega je lahko vezan značilno sevanja (v roki, ramo, ramenskega obroča, ključnice, vratu, čeljusti, interskapularnega prostor).
V nekaterih primerih je bolečina podaljšan ali valovito, da če lahko "akutna faza" EKG grafov brez tvorjenja negativnih valov T kažejo intermitentno koronarno zaporo (plavajoči strdkov spontano aktivacijo fibrinolize) ali prisoedineniinovyh zemljišče uničenje srčne mišice.
Neboleč način miokardnega infarkta je redko diagnosticirana, najbolj pogosto diagnoza post factum.
Druge klinične manifestacije, povezane z hiperaktivnih avtonomnega (tako simpatičnega in parasimpatičnega) živčnega sistema in v nekaterih primerih huda zmanjšanje refleks v funkciji črpanja srca (huda slabost, občutek težkega dihanja, strahu pred smrtjo, obilno potenje, zasoplost na počitek, slabost in bruhanje). CH ta bolezen obdobje razviti predvsem levega prekata, prej njene manifestacije - težko dihanje, ter zmanjšano impulzov tlak v redkih primerih - srčne astme ali pljučnega edema, ki je pogosto v kombinaciji z razvojem kardiogeni šok. Različne srčne aritmije in prevodne znamka v skoraj vseh bolnikih.
Akutno obdobje se pojavi po akutnem obdobju in traja približno 2 dni - do končne razmejitve nekroze ognjišča. V primeru ponavljajočega se akutnega miokardnega infarkta med trajanjem akutne obdobje se lahko poveča do 10 in bolj pogosto zapleteni days- izgovarja sindrom resorpcijo.
V tem času se izpere v periferno kri za srčno fermentov- lahko dinamika pranje pretehtati tudi od velikosti lezije.
Subakutni obdobje, ki ustreza časovnemu intervalu polno otgranichenija zamenjave nekroze na primarni vezivnega tkiva, traja približno 28 dni. V tem času so nekateri pacienti kažejo kliničnih simptomov, povezanih z zmanjšanjem mase delovanje miokarda (srčno popuščanje) in njeno električno nestabilnost (srčne aritmije).
sindrom manifestacije resorpcija postopno zmanjševati, zapleti akutne obdobju v teh pogojih običajno razreshayutsya- če zazna poslabšanje srčnega popuščanja, srčne aritmije, po infarktu angino, ki jo potrebuje zdravila in v nekaterih primerih invazivne popravka. Značilno je, da v tem obdobju, bolniki opraviti rehabilitacijsko zdravljenje v bolnišnici.
Lastnosti bolnika z miokardnim po velikosti miokardnega nekroze v rehabilitacijo enoto, pacientove demografske značilnosti in prisotnost ali odsotnost spremljajočih bolezni določiti. Po izginotju simptomov in z minimalen poškodbe miokarda pacienta, lahko prenesejo na rehabilitacijo enoto v nekaj dneh. V primerih hude disfunkcijo levega prekata ali z velikim tveganjem za nove dogodke zahtevajo daljšo hospitalizacijo.
Obdobje po infarktu prekine med akutnim srčnim infarktom, saj ob koncu tega obdobja se dopušča končni formaciji gosto brazgotino infarktnega območju.
Menijo, da je v skladu s tipično seveda macrofocal MI infarktu obdobje traja približno 6 mesecev. V tem času, postopoma razvija kompenzacijske hipertrofijo preživeli srčni mišici, zaradi katere srčno popuščanje je nastala v prejšnjem obdobju infarkta, lahko pri nekaterih bolnikih je treba likvidirati.
Vendar, ko velike količine miokardni poškodb celotno plačilo ni vedno mogoče in znaki srčnega popuščanja ne prenehajo ali rastejo. brazgotinjenja procesov je lahko opremljena tudi s tvorbo stabilne aritmogena substrata in kroničnega srčnega anevrizme, dilatacija srčnih votlinah z razvojem sekundarnega valvularne insuficience, ki je odporen infarktu angina in morda potrebno kirurško korekcijo.
Dejavniki tveganja za neugodnem poteku akutnega miokardnega infarkta
Prej neugodnih dejavnikov, poslabšajo potek akutnega miokardnega infarkta, poleg velikosti in lokalizacijo delovanja srca tradicionalno prepoznani starejša, ženskega spola, prisotnost sočasno diabetes mellitus, povišan krvni tlak, ter druge socialne, dednih faktorjev in drugih bolezni.Zdaj, s prihodom nove strukture medicinskih tehnologij tveganja se je spremenilo: pomemben prispevek k tako zgodaj in dolgoročno prognozo pri bolnikih z akutnim miokardnim infarktom, zaradi česar zdravljenje v akutni fazi bolezni, roka za zdravniško pomoč.
Največji pozitivni učinek na rezultate pri zdravljenju akutnega miokardnega infarkta, v zadnjih letih je bilo izboljšanje algoritmov za obdelavo za obnovitev prehodnost infarkta določanje koronarne arterije (ly tako dolgo). V velikih randomiziranih študijah pri bolnikih z akutnim miokardnim infarktom s trombolitično terapijo 30-dnevni umrljivosti je bila ugotovljena v območju 6-10%, medtem ko je v uporabi študije PTCA smrtnosti pokazala 2,5% v istem obdobju.
Vendar pa je treba opozoriti, da v kirurški študiji, so bili predvsem skrbno izbrano skupino bolnikov (zlasti izključitev starejših bolnikih ali pri bolnikih s hudo sistemsko ateroskleroze, ki na eni strani povzroča težave za punkcijo velikih arterij, in na drugi strani - je dovolj zanesljiv "jamstvo" multivessel koronarna bolezen in posledično poslabšuje dejavnik za napoved).
Poleg tega je analiza dejanskega stanja v kardiologije praksi kažejo, da mnogi bolniki ne dobijo optimalno (po sodobnih algoritmov) zdravljenja, vključno s trombolizo.
Še posebej, serijske ugotovitve v Severni Ameriki in Evropi, kažejo, da je frekvenca trombolitično zdravljenje akutnega miokardnega infarkta v teh regijah, za v povprečju do 40%.
V Italiji terapiji frekvenca trombolitično znaša 50% skupnega števila hospitalizacij bolnikov z AKS. Poleg tega so nekateri bolniki se ne obravnavajo v srčne oddelkih za intenzivno nego in v starostni strukturi starejših bolnikov ima večjo specifično težo kot kohorte v multicentričnih študijah. Tako lahko pričakujemo, da umrljivost pravih bolnikih z akutnim miokardnim infarktom, da je v bolnišnici višji od rezultatov študij z uporabo tromboliza in angioplastiko.
Glede na rezultate opazovanja primerov zdravljenju akutnega miokardnega infarkta v klinični praksi ustvaril seznam kazalcev zgodnjega (30 dni) smrtnosti pri bolnikih z akutnim miokardnim infarktom (tabela 1.1).

Tabela 1.1
* N - število bolnikov, ki so umrli v bolnišnici, z ali brez prisotnosti priznaka-% - Odstotek bolnikov, ki so umrli v bolnišnici pri bolnikih z in brez priznaka- prisotnosti - razmerje shansov- SCD - ločevanje koronarna patologii- LZHN - levojeludochkovaya nedostatochnost- ND - nezanesljivi.
Po tabeli neodvisen napovedovalec zgodnje smrti po akutnem miokardnem infarktu lahko vključujejo zdravljenje miokardnega infarkta akutne faze ločimo koronarno bolezen (koronarno), prisotnost akutne odpovedi levega prekata (ave k) in kardio-gena šok, razvoj ventrikularne aritmije in akutnega miokardnega infarkta relapsa v bolnišnicah obdobju .
Tudi v tej analizi je bil neodvisen napovedovalec zgodnje umrljivosti po akutnem MI starost.
Pri analizi dejavnikov tveganja za neugoden izid oddaljenem obdobju po infarktu (5-letno spremljanje) smo izolirali take predvidevanja so miokardni infarkt (po analita MI), ne reperfuzije v akutni fazi bolezni, prisotnost družinsko anamnezo bolezni koronarnih arterij, srčni blok, če ni acetilsalicilne kisline pri zdravljenju obdobju po infarktu in starosti.
Kljub temu, neodvisni napovedovalec neugodnega izida pripišemo visoko starost in prisotnost disfunkcijo levega prekata v bolnišnici (tab. 1.2).

Tabela 1.2
* N - število bolnikov, umrlih za daljinsko opazovanje, z ali brez prisotnosti priznaka-% - odstotek bolnikov, ki so umrli v daljinski nadzor pri bolnikih z in brez priznaka- prisotnosti - razmerje shansov- ave do - akutne odpovedi levega prekata.
Pridobljeni podatki se konstruirajo na skupno preživetje krivulje po akutnem miokardnem infarktu (sl. 1.6) in preživetja krivulj v prisotnosti in odsotnosti odpovedi levega prekata pri akutnem miokardnem infarktu (sl. 1.7).

Sl. 1.6. Preživetje po akutnem miokardnem infarktu (McGovern P.G., 1996)

Sl. 1.7. Preživetje po miokardnem infarktu, ki temelji na razpoložljivosti ave do (McGovern P.G., 1996)
Kot je razvidno iz podatkov, je največje število bolnikov z akutnim miokardnim infarktom, umrl zgodaj (2 meseca) po infarktu obdobje znaki ave v bolnišnico, da ima velik vpliv na to.
Še ena velika pridruži Čenić (Mattoset al., 2004), ki vsebuje podatke o 9371 bolnikih z akutno MI in dvig ST segmenta, mimo reperfuzijske terapije kot primarni angioplastiki ali trombolizo in nato s "PTCA reševanje" v 24 urah od pojava akutnega miokardnega infarkta kot glavni dejavnik tveganja za umrljivost v bolnišnici izpostavil tudi prisotnost v ave za statsionare-, kot da so bili ti dejavniki multivessel koronarnih drevo in neučinkovita trombolizo in / ali PTCA po coronaroventriculography.
Analiza podatkov o več kot 10 tisoč. Bolniki z akutnim miokardnim infarktom v študiji GISSI-3 so pokazali tudi negativni napovedni učinek LV dilatacijskega votline >60 ml / m2 na smrtnost in razvoj srčnega popuščanja po akutnem miokardnem infarktu. Analiza dejavnikov, ki prispevajo k razvoju dilatacije LV votline, je večina avtorjev izkazala vrednost cone in sprednjega lokacijo nekrotične lezije. Obstajajo različne podatke o odnosu spominski značilnosti, v prvih dneh infarkt in učinek zdravljenja.
Drugi dejavnik pri določanju dolgoročna prognoza pri bolnikih z miokardnim infarktom in razvoj kongestivnega srčnega popuščanja je po infarktu remodeliranje levega ventrikla votlina.
Z preoblikovanje levega prekata srčnega komore vodi strukturno in funkcionalno poškodbe miokarda. To je dobro znano dejstvo, ki ga številne študije tako v eksperimentalnih modelih in v klinični praksi izkazalo
preprečevanje MI
primarna preventivaPrimarna preventiva akutne MI sovpada z osnovnih preventivnih ukrepov druge oblike bolezni koronarnih arterij, in pri bolnikih z ugotovljeno koronarno aterosklerozo arterij vključuje tudi odpravo ali zmanjšanje vpliva dejavnikov tveganja za AMI, ki je pomembna, in za sekundarno preventivo (preprečevanje za ponovni infarkt).
Med glavnimi dejavniki tveganja vključujejo hipertenzijo, hiper- in dislipoproteinemia, metabolizem ogljikovih hidratov (predvsem diabetes), kajenje, telesna nedejavnost, debelost. Bolniki z boleznijo koronarnih arterij potrebujejo stalno aktivno zdravljenje za preprečitev angine in spodbujanju razvoja zavarovanj v sistemu koronarnih arterij.
Bolniki z opazovanjem hipertenzija predmet ambulanti.
Izvedli patogenetsko in antihipertenzivnih zdravil, ki zagotavlja optimalno nivoja krvnega tlaka posameznega pacienta in namenjen preprečevanju hipertenzivnih kriz. V prisotnosti hiperholesterolemijo velikega pomena prehrane, ki se uporablja za zdravljenje in preprečevanje ateroskleroze.
Priporočljivo je, da uporaba statinov, fibratov omega-3 večkrat nenasičena maščobna kislina, topnega dietnega vlakna. Dolgotrajna uporaba vitaminov, zlasti A, C, E, in nikotinske kisline, ni imela vpliva na tveganje akutnega miokardnega infarkta in drugih srčnih dogodkih. Dieta z nizko vsebnostjo ogljikovih hidratov, in če je potrebno, se terapijo z zdravili za bolnike s motene tolerance za glukozo in sladkorno boleznijo očitne, kot tudi pacientov z debelostjo.
Srčna Klinična preiskava mora vključevati popularizacijo zdravega načina življenja, razen kajenja, telesne kulture in športa. Zadostna telesna dejavnost preprečuje nastanek in razvoj bolezni srca in ožilja, prispeva k razvoju zavarovanj v sistemu koronarnih arterijah srca, zmanjšuje nagnjenost k trombozi in razvoj debelosti. Posebnega pomena so razredi telesne vzgoje za bolnike, telesna dejavnost, ki je pomanjkljiva v smislu zaposlitve ali iz drugih razlogov.
En pomemben del preprečevanju akutnega miokardnega infarkta - kvalificirano zdravljenje bolnikov z določeno diagnozo angine in koronarno aterosklerozo. Preventivni ukrepi, ki se uporabljajo pri bolnikih v tej kategoriji se bistveno ne razlikuje od sekundarne preventive pri bolnikih po miokardnem infarktu.
sekundarna preventiva
kajenjeIzkušnje dolgoročnega opazovanja kažejo, da prenehanje kajenja zmanjšuje smrtnost več kot podvojila v naslednjih nekaj letih. Potencialno, to je najbolj učinkovit ukrep za sekundarno profilaktiki- naj bi močno prizadevajo za opustitev kajenja.
V akutni fazi bolezni, večina bolnikov ne kadi, v obdobju okrevanja, ki jih potrebujejo pomoč pri premagovanju navado. Nadaljevanje kajenja pogosto opazili po vrnitvi domov bolan, tako da v obdobju rehabilitacije je potrebno podporo in nasvete.
Prehrana in prehranska dopolnila
Lyons študija vpliv prehrane na srcu je izkazalo, da je sredozemska prehrana zmanjšuje pogostost recidivov pri bolnikih, ki so utrpeli prvi MI, vsaj 4 leta. Vse bolnike je treba seznaniti mediteransko dieto, ki ima majhno količino nasičenih maščob, bogatih z večkrat nenasičenih maščob, sadja in zelenjave. Menijo, da uživanje mastnih rib vsaj dvakrat na teden zmanjša tveganje za ponovni infarkt in smrt.
Dodajanje k prehrani omega-3 večkrat nenasičenih maščobnih kislin iz ribjega olja (1 g na dan), vendar ni vitamin E je povezan z znatnim zmanjšanjem vseh vzrokov umrljivosti in verjetnosti nenadne smrti.
Št dokazilo o ustreznosti po miokardnem aditivov za živila, ki vsebujejo antioksidante, vendar pa dodajanje k prehrani dopolnil, ki vsebujejo vlaknin (4,0 g topne vlaknine na 1.735 kcal dieto) je zmanjšal kardiovaskularno smrtnost. Imenovanje folne kisline priporočljivo v primeru povečanja krvnega homocisteina.
Antiagregacijsko in antikoagulantna terapija
Glede na rezultate meta antitrombotična Trialists Sodelovanje je bilo opaženo zmanjšanje približno 25% verjetnosti ponovni infarkt in smrt po miokardnem infarktu. V študijah analiziranih odmerek acetilsalicilne kisline v razponu med 75-325 mg / dan. Obstajajo dokazi, da manjši odmerki zagotavljajo dosežek učinek z manj neželenih učinkov.
Študije, ki se izvajajo pred široko uporabo acetilsalicilne kisline izkazala učinkovitost peroralnih antikoagulantov pri preprečevanju ponovni infarkt in smrt po miokardnem infarktu. V teh študijah so bolniki naključno dodeljena najkasneje 2 tedna po srčnem napadu.
Učinkovitost peroralnih antikoagulantov rutine v nasprotju z acetilsalicilno kislino pri bolnikih po MI študijo ocenili. Pri zdravljenju teh bolnikov je prejela v primerjavi z uporabo acetilsalicilne kisline jasne prednosti.
Morda uporaba peroralnih antikoagulantov koristila določene skupine pacientov, zlasti pri bolnikih z velikim anteriorni akinezija področju lokalizacije, prisotnost atrijske fibrilacije ali ehokardiogaficheski izkazalo trombov levega prekata, vendar velikih randomiziranih raziskav na tem področju ni bila opravljena.
Aspirin v kombinaciji s fiksno majhnih odmerkih oralno antikoagulant ni učinkovitejša pri preprečevanju novih ishemičnih dogodkov kot acetilsalicilne kisline kot monoterapija. Zmerne in visoke intenzivnosti Oralna antikoagulantna terapija sredstvo (INR>2,0) v kombinaciji z acetilsalicilno kislino, pod pogojem, zmanjšanje števila ponovne zamašitve žil po uspešnem lizo primerjavi monoterapiji z acetilsalicilno kislino.
V dveh študijah (ASPECT-2, 2002 in Waris-2, 2002) je kombinacija zdravil tudi zmanjšati skupno število smrtnih žrtev, ponovni infarkt, možganska kap pri bolnikih po MI, vendar se je občutno povečalo število nesmrtnih zapletov zaradi krvavitve.
Rezultati študije CLARITY TIMI 28 pokazala učinkovitost z akutnim miokardnim infarktom kombinirano uporabo klopidogrela in aspirina pri bolnikih po zdravljenju reperfuzijske. Čeprav je poudariti, da je prednost v skupini s klopidogrelom dobiti le z vidika nadaljevanja pretoka krvi v ly dokler se rezultati COMMIT s klopidogrelom kot dodatni terapiji acetilsalicilne kisline pri akutnem miokardnem infarktu pri 46 000 bolnikih pokazal pomembno zmanjšanje skupne umrljivosti za 7%.
Poleg tega, klopidogrel že dokazano učinkovitost v sekundarni preventivi po miokardnem ACS brez vztrajno dviga spojnice ST (CURE, 2001). Imenovanje peroralnih antikoagulantov je treba upoštevati pri bolnikih, ki ne prenašajo aspirina. Tako je v teh bolnikih klopidogrel je dobra alternativa način zdravljenja antitrombocitno za.
blokatorji &beta - adrenoceptor
Številne študije in meta-analize so pokazale, da zaviralci &beta - adrenergične receptorje, zmanjšanje umrljivosti in verjetnosti ponovni infarkt po akutnem miokardnem infarktu za 20-25%. Pozitivni rezultati so bili dobljeni pri študijah s propranolol, metoprolol, timolol, acebutolol in karvedilola.
Vendar pa je v manjših študijah z drugimi zaviralci &beta - adrenergične receptorje proizvaja podoben rezultat. Meta-analiza 82 randomiziranih raziskav dokazov v korist dolgoročno s blokatorji, ki se uporabljajo &beta - adrenergične receptorje, da se znižanje obolevnosti in smrtnosti po akutnem miokardnem infarktu, tudi če so bili fibrinolitičnimi sredstvi uporabljene istočasno dodeljen zaviralcev ACE. Izrazito zmanjšanje smrtnosti pri bolnikih s srčnim popuščanjem med zdravljenjem z zaviralci &beta - adrenergične receptorje povzroča uporabe teh zdravil pri bolnikih po MI.
Analiza raziskovalnega dokazi kažejo, da so zaviralci &beta - adrenergične receptorje brez lastne simpatomimetskega aktivnosti je treba dodeliti vseh bolnikih po miokardnem infarktu v odsotnosti kontraindikacij.
kalcijevih antagonistov
Dokazi mogoče koristni učinki kalcijevih antagonistov znatno šibkejša kot zaviralci &beta - adrenergične receptorje. Zgodnje študije z verapamil in diltiazem dovoljeno sklepati, da lahko ta zdravila preprečujejo ponovni infarkt in smrt.
V študiji, prestrezanje, ki vključuje 874 bolnikov z akutnim MI brez kongestivnim srčnim popuščanjem, pri katerih zdravljenje opravljeno fibrinolitične sredstva, 6-mesečno uporabo diltiazem v odmerku 300 mg / dan, zmanjšala število koronarnih posegov.
Uporaba verapamil in diltiazem lahko primerno, pri katerih je kontraindicirana blokatorji namembnih &beta - adrenergične receptorje, zlasti obstruktivne pljučne bolezni. Moralo bi biti previdni pri dodeljevanju teh zdravil pri bolnikih z okvarjenim delovanjem prekata. Dihidropiridina kalcijevimi antagonisti v monoterapiji vodi do povečane smrtnosti pacientov z akutnim miokardnim infarktom [7], pa take obdelave je treba predpisati le z jasnimi kliničnih indikacij.
Čeprav rezultati študije ASCOT subanalysis [3] kažejo, da kombinirano zdravljenje z atorvastatinom amlodipina in perindoprila pri bolnikih s koronarno arterijsko boleznijo zmanjša tveganje celotne smrtnosti za 11% (p<0,025) и частоту всех кардиоваскулярных событий на 16% (p<0,0001), рутинное назначение амлодипина как дополнения к терапии блокаторами &beta--адренорецепторов и ингибиторами АПФ больным после ИМ требует дополнительных исследований с привлечением большего количества пациентов.
inhibitorji ACE
Po številnih študijah ugotovljeno, da zaviralci ACE zmanjšanje umrljivosti po akutnem miokardnem infarktu z nizko preostalo funkcijo LV. Študija SAVE (1992) so bili vključeni bolniki na povprečno 11 dni po akutnem dogodku. Vse EF je bilo manj kot 40% na radionuklidov levega prekata in brez znakov simptomatsko ishemije med testom vadbe.
V prvem letu ni označena ugodno vpliva na umrljivost, vendar v naslednjih 3-5 letih se je umrljivost zmanjšala za 19% (iz 24,6 na 20,4%). Ob istem času, tudi v prvem letu so opazili zmanjšanje pojavnosti ponovni infarkt in srčno popuščanje.
V AIRE (1993) študija, bolniki, ki so bili klinični ali rentgenski znaki srčnega popuščanja, so bili randomizirani na ramipril terapijo na povprečno 5 dni po začetku MI. Po smrtnost 15 mesecev znižal od 22,6 do 16,9% (relativno zmanjšanje za 27%).
V študiji TRACE (1995), trandolapril ali zdravljenje s placebom se je začela na povprečno 4 dni po infarktu zapleten z disfunkcijo levega prekata. stena indeks mobilnost v vseh bolnikov je bila 1,2 ali manj. Povprečje 108 tednov smrtnosti opazovanja je bila 34,7% v aktivni terapevtski skupini in 42,3% v placebo skupini.
Avtorji te študije nadalje ugotovili bolnikov najmanj 6 let in so se izkazali za povečanje pričakovane življenjske dobe 15,3 mesecev (27%). Glede na rezultate treh študij je priporočljivo dodeliti zaviralce angiotenzinske konvertaze za bolnike po akutnem dogodku, ki je nastala s CH EF manj kot 40% ali stenski indeksa mobilnosti 1,2 ali manj, če ni kontraindikacij.
Opozoriti je treba, da je dokazov o učinkovitosti zdravljenja z zaviralcem ACE pri bolnikih s pretežno pridobljeni z drugi lokalizacijo miokardnega infarkta.
Te podaljšanim študije učinkovitosti inhibitorjev ACE pri bolnikih po MI in študija podatki UPANJE [20] kažejo uporabnost Namen teh zdravil za najmanj 4-5 leti, celo v odsotnosti disfunkcijo levega prekata. Doseženi učinek lahko celo večja pri sladkornih bolnikih, ki so utrpeli srčni infarkt. Dolgoročno naloga zaviralec ACE po miokardnem infarktu, kot acetilsalicilno kislino in zaviralci &beta - adrenoceptor upravičena, če bolniki prenašajo teh zdravil.
EUROPA študija je potrdila učinkovitost perindoprila pri bolnikih po miokardnem infarktu [14]. Namen perindopril pacienti in majhnim tveganjem neodvisno CH, hipertenzija, diabetes mellitus, zmanjšano verjetnost ponovni infarkt pri 24% CH - 39%. V drugi veliki študiji z ramiprila, označenega z njegovo sposobnost, da zmanjša pojavnost srčno-žilnih dogodkov, kot so profilaktično zdravljenje pri bolnikih z velikim tveganjem za srčno-žilne zaplete (HOPE).
lipidih zniževanje terapijo
Skandinavska simvastatin proučevanje učinka na preživetje (4S, 1994) se je izkazala korist zmanjšanje koncentracij lipidov v populaciji 4444 bolnikov z angino pektoris in / ali po MI serumskih vrednosti XC 212-308 mg / dl (5,5-8,0 mmol / l ) po uporabi prehranskih intervencij. Bolniki niso bili vključeni v študijskem do 6 mesecev po akutnem srčnem napadu, je bila izbrana skupina bolnikov z relativno nizkim tveganjem.
Po povprečno 5,4, skupna smrtnost v skupini zdravljenja (v skupini s placebom in 8% simvastatina 12%), ki izhaja iz pretvorbe pomeni 33 življenj 1.000 bolnikov, zdravljenih v tem obdobju zmanjšal simvastatina za 30%. znatno zmanjšanje smrtnosti so opazili zaradi koronarne vzrokov, in potreba za izvajanje bypass operacijo. Uporaba simvastatina pri bolnikih, starejših od 60 let, je bil enak kot pri bolnikih, mlajši starostni skupini.
V študiji CARE (1996) 4159 bolnikov po MI s "srednje" raven holesterola (povprečno 209 mg / dl) je bilo pridobljeno pravastatin 40 mg ali placebo za 3-20 mesecev po akutnem dogodku. Pravastatin če relativno zmanjšanje tveganja za smrt zaradi koronarne dogodke ali ponovni infarkt pri 24%. Podobne ugodne učinke opazili pri podskupini bolnikov, ki so doživeli miokardni revaskularizacije.
LIPIDOV raziskave (1998) skupaj približno 9000 bolnikih s predhodnim miokardnim infarktom ali nestabilno angino in holesterola pri širokem razponu: 42% -. &Le-213 mg / dl (5,5 mmol / l), 44% - v območju 213-250 mg / dl (5,5-6,4 mmol / l) in 13% - 251 mg / dl (6,5 mmol / l). Bolniki so bili naključno izbrani za prejemanje 40 mg pravastatin terapijo ali placebo od 6 let. Zdravljenje pravastatin, da se zmanjša tveganje za koronarno smrt za 24%, tveganje (ponovnega) infarkt - 29% [8].
Raziskava ASCOT potrdili učinkovitost zdravljenja atorvastatina pri bolnikih z okvaro presnovo maščob na razvoj koronarne dogodke (vključno s smrtnim izidom).
Druga skupina, hipolipemiki drog je nikotinska kislina. Do pred kratkim, je njena uporaba za ta namen bila omejena zaradi kratkega obdobja delovanja, je treba z vbrizgavanjem in resnih neželenih učinkov (hiperemija). Vendar pa je v zadnjih letih so poročali, da je bil novi Oralna podaljšanim oblika nikotinske kisline uspešno uporabljajo za zdravljenje dislipidemije pri bolnikih z diabetesom mellitusom.
Poleg tega je primerjava učinkovitosti nikotinske kisline z zadržanim sproščanjem oblikovanje gemfibrozila in dokazati prednosti prvo sredstvo pri zdravljenju dislipidemije. Kljub temu, da se oceni možnost vključitve tega zdravila pri bolnikih s terapijo po MI je treba opraviti posebne preiskave. Na splošno je učinek terapije za zniževanje lipidov od umrljivosti bolnišničnega pri bolnikih z AKS ocenili v študiji zasledovanje (sl. 1.8).

Sl. 1.8. Učinek zdravljenja za zniževanje lipidov od umrljivosti po ACS
Na splošno je treba zdravila za znižanje lipidov predpisati bolnikom, ki izpolnjujejo pogoje za vključitev v študijo zgoraj omenjeno. Statini so predpisane, če se kljub dieti o prehranskih ukrepov skupne vsebnosti holesterola >190 mg / dl (4,9 mmol / l) in / ali LDL-holesterola >115 mg / dl (2,97 mmol / l).
Rezultati HPS študije (2001), bi bilo mogoče sklepati, da bi bilo treba priporočila o uporabi statinov razširi na bolnikih z nižjimi stopnjami lipidov, vključno s starejšimi bolniki (sl. 1.9).

Sl. 1.9. Učinek simvastatina na smrtnost pri bolnikih s hiperholesterolemijo in dejavnikov tveganja za srčne smrti (prilagojena za HPS Group, 2000)
Pri bolnikih z nizkimi ravnmi HDL holesterola je treba oceniti potrebo statinov. Shranjena polemike glede tega, kdaj terapije. Podatkovni nedavno objavljene raziskave kažejo, da imajo prednost lahko zgodnje in agresivno zdravljenje zniževanje lipidov, ne glede na raven holesterola (sl. 1.10).

Slika 1.10. Primerjava agresivni vpliv (80 mg atorvastatina), in tradicionalni (40 mg pravastatin) lipidih znižanje terapijo na smrtnost pri bolnikih z AKS (prilagojeno od IZKAŽE-IT TIMI 22 Raziskovalci Group, 2004)
Torej, seštejemo, bomo predstavili seznam preventivnih ukrepov, ki se uporabljajo pri bolnikih po akutnem miokardnem infarktu z elevacijo spojnice ST (tabela 1.4.).
MI Lutai, An Parkhomenko, VA Shumakov, IK Sledzevskaya,
bolezen koronarnih arterij
Zdieľať na sociálnych sieťach:
Príbuzný
 Nujna pomoč za bolečine v prsih: glavni vzroki bolezni
Nujna pomoč za bolečine v prsih: glavni vzroki bolezni Prva pomoč za srčni napad
Prva pomoč za srčni napad Bolečina v prsih. Zdravniški pregled
Bolečina v prsih. Zdravniški pregled PRIMER miokardnega infarkta brez koronarne tromboze arterij. Kateholaminov v miokardnim infarktom
PRIMER miokardnega infarkta brez koronarne tromboze arterij. Kateholaminov v miokardnim infarktom Akutni fazi miokardnega prednje stene. Miokardnega infarkta zadnje stene na EKG
Akutni fazi miokardnega prednje stene. Miokardnega infarkta zadnje stene na EKG Okrevanje zaradi miokardnega infarkta. Počitek po srčnem napadu
Okrevanje zaradi miokardnega infarkta. Počitek po srčnem napadu Bolečine v rami možnih vzrokov in zdravljenje
Bolečine v rami možnih vzrokov in zdravljenje Zdravljenje nekaterih skupinah bolnikov. Posebno za zdravljenje miokardnega infarkta pri starejših…
Zdravljenje nekaterih skupinah bolnikov. Posebno za zdravljenje miokardnega infarkta pri starejših… Oskrbovanje v miokardnega infarkta in kardiogeni šok
Oskrbovanje v miokardnega infarkta in kardiogeni šok Koronarna bolezen srca: Klasifikacija in klinična oblika
Koronarna bolezen srca: Klasifikacija in klinična oblika Zdravljenje nekaterih skupinah bolnikov. Značilnosti bolezni srca in ožilja v mladih
Zdravljenje nekaterih skupinah bolnikov. Značilnosti bolezni srca in ožilja v mladih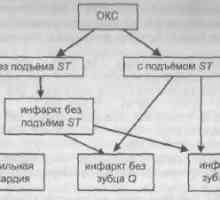 Definicija in klasifikacija akutnim koronarnim sindromom
Definicija in klasifikacija akutnim koronarnim sindromom Oskrbovanje angino
Oskrbovanje angino Značilnosti nenadne srčne smrti
Značilnosti nenadne srčne smrti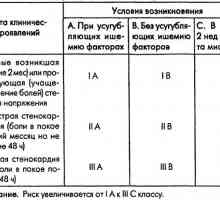 Nestabilna angina pektoris. razvrstitev
Nestabilna angina pektoris. razvrstitev Anevriama srce. Miokardni infarkt, v 10-15% primerov, ki jih je razvoj anevrizme zapletene. Večina…
Anevriama srce. Miokardni infarkt, v 10-15% primerov, ki jih je razvoj anevrizme zapletene. Večina… Zgodovina zdravljenja bolezni
Zgodovina zdravljenja bolezni Zdravje Enciklopedija, bolezni, zdravila, zdravnik, lekarna, okužba, povzetki, spol, ginekologije,…
Zdravje Enciklopedija, bolezni, zdravila, zdravnik, lekarna, okužba, povzetki, spol, ginekologije,… Terapija
Terapija Akutni koronarni srčno popuščanje
Akutni koronarni srčno popuščanje Vrste akutnega srčnega popuščanja
Vrste akutnega srčnega popuščanja