Infektivni endokarditis posebne skupine bolnikov

Vsebina
- Infektivni endokarditis pri bolnikih s srčnim spodbujevalnikom in defibrilator
- Infektivni endokarditis z ventili porazom "prav" srca
- Infektivni endokarditis pri starejših bolnikih
- Videoposnetki: "prašičja gripa" je razmahnila v rusiji: zdravniki napovedujejo epidemij
- Libman vreče bolezen
- Video: profesor obrezan ag popravljanje posebna izvedba hipertenzije
Infektivni endokarditis, umetne srčne zaklopke
Infektivni endokarditis iz protetičnega ventil (IEIK) srca je ena huda in v nekaterih primerih zelo hudo bolezen. To se zgodi pri 4% bolnikov po ventilnega protezo (1 do 6%, glede na različne vire), ki je približno 15% vseh primerov IE. Infektivni endokarditis približno enako število razvija kot mehanski ventil ter bioprosthesis. V zadnjih letih je prišlo do znatnega povečanja IEIK, predvsem zaradi pojavom odporna flore in najprej spremeniti imuniteto pri bolnikih po ventila protezo. Raziskava, ki se je končala v letu 2007 (ACII Bodoči Studi), IEIK diagnosticirali pri 20% bolnikov. V vseh primerih, IEIK pogled na življenje težko.
Med IEIK običajno odlikujejo: zgodaj, raste v 1 letu po operaciji, in ta raste po 1 letu po operaciji. Osnova te delitve so različni sevi smo izolirali iz pacientov ob različnih časih po operaciji. Številni avtorji v IEIK obdobju zgodnje sproščanja 1-2 mesecev, ko je najbolj verjeten povzročitelj bolezni - odporna flora značilnost kirurškega oddelka, kjer se opravlja operacija. Največji register mikroflora povzročil IE ugotavlja, da je 37% IEIK povzročil nozoko mialnoy okužbo. V zgodnjem pooperativnem obdobju, infekcija ponavadi lokalizirana med obročem ventila in srčnega tkiva, kar pojasnjuje značilnost zgodnje IEIK - pojav fistul, abscesov razvije. Za IEIK kasnejšem obdobju, nasprotno, označen s tvorbo bakterijske folije v primeru, da kot bioprosthesis privede do perforacije in nastanek združb. Za IEIK običajno razvije na operirani ventila regurgitacije. V nekaterih primerih je vegetacija nastala večja, kar daje sliko avskultatorni stenozo upravlja ventila.
IEIK diagnostika težko. Osnova diagnoze IEIK je poskus razložiti medicinsko hipertermija in toksičnosti pri bolniku po operaciji. Za potrditev diagnoze s pomočjo rezultatov ehokardiografije in krvnih kultur. Vendar pa je običajna ehokardiografija, izvedli transtorakalni navadno ne kažejo patologije. V klinični praksi razlaga negativnih rezultatov ehokardiografijo ustavi diagnostično iskanje, ki ugotavlja infektivni endokarditis, in preklopi zdravnikovo pozornost iskanju drugih razlogov. Izogibajte se to diagnostično napako z izpolnitvijo ehokardiografijo z domnevno IEIK transezofagealne.
Zdravnik se soočajo z negativnimi krvnih kultur, kot vsi bolniki so prejemali antibiotike. V primeru predčasnega IEIK stafilokoka in glivične okužbe so veliko bolj pogosto kot STREP. Vodilni vzrok IEIK - Gramnegativni flora. V primeru zamude (več kot eno leto po operaciji) IEIK flore, ki jo povzročajo, da je skoraj identična flore, ki povzročajo IE pri bolnikih z naravnimi ventili. V tem primeru, pomembne enterokoknega in Streptokokne flora, tj Povzročitelj - tipične-skupnosti pridobili flora.
Glede na to, da morajo biti merila Duke pomembno diagnostično vrednost pri IEIK, lahko budnost zdravnik spremljanje avskultacija slike in vztrajnost pri opravljanju ehokardiografijo diagnosticirati IEIK v zgodnji fazi bolezni.
Za IEIK značilna visoka smrtnost v bolnišnici dosegla 40%. Načelo agresivnega diagnozo in agresivnim zdravljenjem bolnikov, tudi v fazi suma in oblikovanje diagnostičnih konceptov, potrebnih v vsakdanjem življenju. Za hudo prognoze skupini bolnikov je treba razvrstiti, da ima vsaj eden od znakov: starost >60 let-preverjeno stafilokokne okužbe (enako velja predpostavka internist velika verjetnost stafilokoknih okužb) - IEIK- zgodnji simptomi pojavili in postopno popuščanje srca krovoobrascheniya- OHMK- absces.
V hudo prognozo in verjetnosti smrti je upravičena čimprejšnjo posvetovanje z zdravniki in kirurgi za določitev taktike bolnika. Če odločitve antibioti-koterapii zaradi velike verjetnosti prisotnosti S. aureus, je treba opozoriti, da mora biti vedno kombinirovannoy- vsebujejo amino-glikozide in rifampitsin- vedno traja dlje kot protibakterijsko zdravljenje IE naravni ventil. Indikacije za operativno zdravljenje IEIK enaka vzorčnih podatkov v infektivni endokarditis naravnem ventila. Pri ugotavljanju glivične okužbe zaradi visoke odpornosti gliv na zdravljenje z antibiotiki vprašanje, kirurško zdravljenje, je treba obravnavati kot prednostno nalogo. V klinični praksi kirurško zdravljenje IEIK delujejo manj kot 50% bolnikov. Nedvomno, kirurško zdravljenje pozne IEIK ni mogoče obravnavati kot nujen ukrep.
Tako je pri odločanju o ustreznosti kirurškega zdravljenja, zdravnik meni, da je naslednje.
- Če po proteza ventil razvit IE.
- Kaj zapleti spremljajo IEIK.
- Kakšno je splošno stanje pacienta.
Splošno pravilo - načelo obvezne kirurško zdravljenje stafilokoknih zgodnje IEIK.
Infektivni endokarditis pri bolnikih s srčnim spodbujevalnikom in defibrilator
Infektivna proces, razvoj na ventilih po vgradnji spodbujevalnikom in kardioverter-defibrilator (CC in HPC) je ena od resnih bolezni z visoko smrtnostjo, ki zavzema vmesni položaj med nivojem IEIK obolevnosti in smrtnosti je v IE naravnih ventilov. Zdravnik mora razlikovati med dvema različnima kliničnih situacijah.
- Lokalna okužba razvije v postelji COP in HPC in kaže lokalni hipertermija, pordelost, oteklina, bolečina, vnetje, celjenje robovi, jasno nihanja, vnetne izcedek iz rane.
- Infekcija elektrod lokalizirana na COP in STI, na ventilih na srčnim površini. Ta okužba - osnova za IE. Študije kažejo, da 70% od elektrode nameščene intravazalno nosi floro (verjetno igra vlogo med operacijo sejanje). Sejanje COP ali HPC za strokovnjake namestitev verjamejo, da je glavni razlog. Drugi najpomembnejši - način rastlinstva migracije elektrod. Posebnost te IE - oblikovanje združb ne le na ventilih, temveč tudi vzdolž elektrod na stenah veni subklaviji, vrhunsko vena cava, desni atrij in endokarda desnega prekata. Druga značilnost - pogosta pljučna embolija septični embolija.
Med bolj redko mehanizmov infektivnega endokarditisa pri teh bolnikih vključujejo hematogenim pot okužbe operacije brez motorja. Poškodovano žilnega endotelija in namestitev ventila HPC COP in postane dovzeten za flore.
Med dejavniki tveganja za infektivnim endokarditisom pri bolnikih s COP in HPC so: povišana telesna temperatura katerekoli etiologije v predoperativno nastavitev periode- vmesnem COP, COP reimplantation. Po dogovoru, se strokovnjaki profilaktično uporabo antibiotikov pri teh bolnikih upravičena.
Klinični videz bolnikov infektivnih endokarditis s CC in HPC lahko variira v širokem območju in pogosto ostanejo neodkriti v začetni fazi bolezni. Ne, ne more prevzeti, da je vročina - obvezno simptoma IE, saj je pri starejših bolnikih mogoče IE brez povišane telesne temperature. V zvezi s tem je pomembno, da zdravnik zaslišanje pacienta. Poslabšanje zdravja, poveča utrujenost, pojav znakov zastrupitve, je treba obravnavati kot morebitne prvenec IE. Videz vročine ali pljučna embolija slike bolj verjetno je ta predpostavka. Odsotnost vnetja v škatli nastavljena CS in HPC ne izključuje IE. Če želite preveriti domnevno infektivni endokarditis uporabo ehokardiografijo (transezofagealna dostop) in krvnih kultur. Pomanjkanje združb na trikuspidalne ventil ne pomeni, da ni okužbe, saj se lahko razvije v žilnega endotelija. krvne kulture v eni tretjini bolnikov so negativni zaradi predhodnih antibakterijsko zdravljenje. Analiza zasejanih flora je pokazala, da stafilokoknih floro - najpogostejše floro. V večini drugih mikroorganizmov izoliranega S. aureus. Merila Duke praktično uporabljajo pri teh bolnikih, ki zahtevajo celovito oceno poslabšanja zdravja pri bolnikih s COP in HPC in Opreznost o morebitnem IE.
Zdravljenje IE pri bolnikih s KS ali HPC je eden od izzivov. Zdravljenje z antibiotiki je treba začeti čimprej, skoraj do točke oblikovanju diagnostični koncept. Antibakterijska empirična baza zdravljenje v zgodnjem pooperativnem obdobju na flore, značilne za bolnišnice (med operacijo kontaminacija), ali bodoči flora S. aureus - najverjetnejši povzročitelj. Meticilin odporni sevi so veliko bolj verjetno, da je treba opredeliti v teh bolnikih. Analiza flora pacientove kože v predoperativnega obdobja, analiza flore kože z rokah kirurga in medicinskega osebja, ki dela z bolniki po operaciji, analiza rastlinskih vrst v kirurški oddelek, kjer je bolnik bolj pomembno, saj lahko pomaga pri izbiri empiričnega zdravljenja bolnika. Najpomembnejša načela zdravljenja z antibiotiki - kombinacija in trajanje. Trajanje zdravljenja je vedno več kot 4 tedne. Vendar antibiotično zdravljenje brez kombinacije z kirurško zdravljenje ne vodi do znatnega zmanjšanja smrtnosti. Najpomembnejši vidik zdravljenja IE - zamenjava COP ali HPC.
Zamenjava COP ali HPC - metoda izbire, če ima bolnik jasno sliko infekcijskega endokarditisa brez extracardiac žarišča okužbe. Klinična slika IE in prisotnost COP in HPC zahtevajo skupno odločitev o njihovi zamenjavi in njenih metod. Če majhna količina vegetacije (>10 mm), je mogoče nadomestiti majhno kirurško (perkutano) pod velikim združb (>25 mm) je le mogoče kirurško polni volumen nadomestna metoda. Po odstranitvi COP ali HPC je optimalno agresivni antibiotično zdravljenje in poznejše vstavljanje novega COP ali ARC. Če klinično stanje bolnika, da odložijo namestitev nove opreme ni mogoče, in nato nadaljujte, da takoj namestite elektrofiziološke opremo za dostop z druge strani.
Verjetnost IE se bistveno zmanjša pri profilaktičnih antibiotikov predoperativno. Če COP ali KVD nameščen pred nekaj leti, lahko odnese predstavlja resen problem. Morate vedno predvideti možnost velikega operacijo. Pri teh bolnikih, najverjetneje floro značilne bolnikov z nespremenjenimi ventili
Trajanje zdravljenja z antibiotiki - vsaj 6 tednov.
Infektivni endokarditis z ventili porazom "prav" srca
Infektivni endokarditis ventila "prav" dne je srce približno 5-10% vseh IE. To razvija ne le injicirajočimi uživalci drog, ampak tudi pri bolnikih z ugotovljeno intravenski kateter v pljučne kateterizacijo arterije, COP in HPC. Največji delež med razlogi za razvoj infektivnih endokarditis - shpritsevat zasvojenosti. Na srce razširjenosti IE ventili "prav" srca pri injicirajočih uporabnikov drog je nekaj razlogov: ne sterilne igle in rešitve, dramatično znižala imuniteto odvisnika.
Najpogostejša Lokalizacija IE - trikuspidalne ventil, pljučnih manj in še manj ventilov "levo" srca. Najpogostejši povzročitelji zaznavne infekcij, - S. aureus (90%), s P. aeruginosa. Drugi mikroorganizmi najdemo veliko redkeje.
Najpogostejše klinične manifestacije manifestacije infektivnim endokarditisom pravih srčnih zaklopk - vročina, utrujenost, znaki zastrupitve in slike septičnega pljučno embolijo. V klinični praksi, bolniki pogosto upoštevajte hemoptiza in kašelj, ki se interpretira kot možnega pristopa tuberkuloze pri spuščenem imunitete. Odsotnost značilnih sprememb na plućni običajno diagnostični iskanje ustavi pred obdobjem, ko obtočil odpoved izkaže ali embolije pojavi večjo posodo.
Ko je lokalizacija infektivnega endokarditisa v trikuspidalne resolucije ventil ehokardiografijo izvaja transtorakalni dostop, je na splošno zadostuje. Z lokalizacijo IE na pljučno ventila prednost pripada dostop transezofagealna. Prognoza za IE "pravi" Heart razmeroma ugodno. v bolnišnici smrtnosti <10%. К внутригоспитальной смертности располагают вегетации, достигшие размер >20 мм, и идентифицированная грибковая флора.
Empirično zdravljenje vedno temelji na dveh dejstvih.
- Najbolj verjetno število meticilin odporen Staphylococcus aureus- sevov se je v zadnjih letih močno povečala.
- Če je bolnik z uporabo heroina, ga raztopimo v limoninim sokom, nato pa najverjetneje floro - Candida spp. To zahteva antimikotika. Če bolnik med zdravljenjem ohranil znakov nenadzorovanega okužbe naj bi razpravljali antipsevdomonadnuyu dejavnost antibiotikov, ki se uporabljajo za ustvarjanje nadaljnjo strategijo zdravljenja. Ko do očitne znake poslabšanja letakov ventilov razpravlja antienterokokkovuyu aktivnost antibiotikov se uporabljajo za nadaljnje taktike pacientu. S širitvijo ventilov iz "leve" prednostnih srce učinkov na stafilokoki in enterokoki so. Značilno je, da antibakterijska obdelava traja 4-6 tednov. Vendar pa je v nekaterih primerih - odsotnost zapletov, prisotnost rastlinskih vrst, ki so občutljivi na meticilin, vegetacija <20 мм и отсутствие значимого снижения иммунитета (СД4 <200/мл3) отсутствие ВИЧ-инфекции — продолжительность лечения может быть сокращена до 2 нед.
V zadnjih letih, so poročali o uspešnem zdravljenju IE trikuspidalne ventilov zdravil skozi usta, sprejete: ciprofloksacina 750 mg 2-krat na dan in rifampicin 300 mg 2-krat na dan. Ta taktika se uporablja v primerih, ko je hospitalizacija ni mogoča. Ne smemo pozabiti, da je njegova učinkovitost odvisna predvsem od vrste flore, z MRSA in nizko komplaent-nost, da je neučinkovita.
Kirurško zdravljenje trikuspidalne ventila IE ni metoda izbire. To postane prednost v naslednjih primerih: mikroorganizme, odporne na zdravljenje - postane neobvladljivo okužbe (bakteriemija preverjeni med več kot 7 dni), označene z S. aureus, P. aeruginosa, Nadaljevanje seje v vzorcih krovi- vegetacije na trikuspidalne ventila >20 mm v ozadju potekala epizodo pljučne embolije arterii- povečuje znake desno srčnega popuščanja, odporno na diuretiki.
Zdravljenje vključuje drogo vbrizgavajo poleg antibakterijske in kirurško zdravljenje potrebno posebno zdravljenje proti zdravilu, namenjen zaustavitvi patološko željo po drog. Vendar pa v praksi nadaljevanje uporabe drog, tudi z učinkovito zdravljenje omogoča dolgoročno neugodno.
Infektivni endokarditis pri starejših bolnikih
V starejših starostnih skupinah (>65), v vseh registrih zaznamovala rast števila novih primerov IE. Po Evroserdtsa Anketa (2001), je bilo število bolnikov s simptomi infektivnim endokarditisom 65 let 26%. Za infektivnega endokarditisa za to starostno skupino je značilno visoko število zapletov, rezistenten proti več rastlinskih vrst ter hudo prognozo. Ugotovljeno je bilo, da v prebavnem traktu - najpogostejši vir rastlinskih vrst, ki vodi do IE- S. bovis - najpogostejši mikroorganizma zaznavne pri teh bolnikih. Zato torej v starejših, običajno razvije pri bolezni črevesja, vključno z rakom.
Za S. bovis je označen z enkratnim izgubi nekaj ventilov in z veliko verjetnostjo embolično zapletov.
Drugi najpogostejši vzrok infektivnega endokarditisa pri starejših - enterokokov.
Videoposnetki: "prašičja gripa" je razmahnila v Rusiji: zdravniki napovedujejo epidemij
V skupini starejših bolnikih z infektivnim endokarditisom je bistveno pogostejša kot v drugih anemije filter srečujejo in pomanjkanja reakcijske temperature na okužbo ventila. Tako, diagnoza bolezni je težko, saj so svetle, očitne simptome pojava bolezni ne zgodi. Pacient se pritožuje povečanja slabost, utrujenost, težave z dihanjem.
Pomanjkanje pojasni pogoje, povezane vročina. Infektivni endokarditis pogosto postane naključno ugotovitev rutinsko opredeljuje ehokardiografijo ali Obdukcija od pacienta, ki je umrl zaradi raka.
Vsako dodatno poslabšanje starejši zdravje bolnik je lahko posledica ne le onkološko bolezen ali napredovanje obstoječe bolezni, ampak tudi infekcijski endokarditis.
Zdravljenje z antibiotiki je težko praktično izvajati, saj zahteva obvezno registracijo in analizo združljivosti domnevno antibiotikov GFR zbolel droge. Kirurško zdravljenje je omejena zaradi visoke operativnega tveganja. Tako so najbolj učinkoviti ukrepi pri zdravljenju infektivnih endokarditis pri starejših bolnikih - previdno zdravnika, zgodnje odkrivanje bolezni, zgodnje empiričnem protibakterijsko zdravljenje usmerjeno proti S. bovis kot najpogostejšega povzročitelja, računovodstvo komorbiditete.
Libman Vreče bolezen
E. Liebman (E. Libman) in B. Sachs (V. Vreče) leta 1924, s patološkimi in anatomskih študijah srca 4 bolniki umrli sistemski eritematozni lupus (SLE) je pokazala formaciji bradavicami v mitralno, aortna ventili in levo endokarda prekata. Histološka analiza teh struktur, je pokazala, da so sestavljeni iz fibrina in sterilna. Za dolgo časa verjeli, da je Libman-Vreče endokarditis (Libman-Sacks- EBW) - le manifestacija SLE (kot je navedeno na hormonsko zdravljenje era SLE). Obdukcija je bil odkrit pri 35-65% primerov, v vsakem primeru pa je poudariti, da je tekla EBW Vivo brez znatnih motenj-hemodinamičnih ing zaradi majhnosti združb. V koraku vnosu klinične diagnostike ehokardiografijo je postalo jasno, da v EBW pride do odebelitve zavihki lokalne investicije Warty izrastke, ki vodi do motenj funkcijo ventila. Dolgoročno spremljanje bolnikov s SLE, zdravljenih s steroidnimi zdravili, so pokazali, da Warty izrastki izginejo in na njihovo mesto, razvoj fibrozo, ki vodi do deformacije ventila.
Leta 1985 je George. D`Alton (J.C. D`Alton) predlagal povezavo med ELS in antifosfolipidni sindrom (APS), razvije pri bolnikih s SLE. Od leta 1989, ko je bila potrjena ta predpostavka, se predpostavlja, da je ASF odgovoren za razvoj ventil lopute sprememb pri bolnikih s SLE. V naslednjih letih je bilo ugotovljeno, da pri bolnikih s primarnim APS tudi razvijajo podobne spremembe na ventilih. Znatno število opis posmrtnega zavihkov ventili pri bolnikih s primarnim APS ali SLE kažejo, da so naslednje spremembe značilne: zadebelitev roglji, Warty poganjkov. Kombinacija ventilov in odebelitev Warty izrastkov - najpogostejša post mortem ugotovitev. Klinične in anatomskih vzporednice kažejo, da ELS vedno pripelje do bruhanja, kar je stopnja drugačna. Vendar pa je v letu 1994 rezultati evropskega multicentrični študiji pri 114 bolnikih z APS poročali o več primerih stenozo odprtja ventila. Glede na te podatke, je treba poudariti, da je zaznati refluks diagnostično pomembna.
Warty izrastki v EBW se lahko pojavijo na vseh področjih endokarda, vendar bistveno skledo se pojavijo na mitralne zaklopke, in kar je najpomembnejše, na svoji notranji površini. Ta lokalizacija endokarditisa zahteva uporabo diagnostičnega transezofagealna ehokardiografijo z dostopom. Warty fiksna tvorba ponavadi dimenzije 3-4 mm in so sestavljeni iz fibrina, fibroblastov, trombocitov in limfocitov. Zdravilo se zaključi s tvorbo lokalnih ELS fibroze s sledečim kalcifikaciji.
Video: Profesor Obrezan AG Popravljanje Posebna izvedba hipertenzije
Za EBW je označen s tem ne toliko hemodinamičnega kompromis, kot je sindrom embolično. Zdravljenje ELS ostaja izziv. Ni metode za preprečevanje razvoja EBW. Tudi zdravljenje s kortikosteroidi, ne preprečuje APS EBW. Strokovnjaki so se strinjali, da je zdravljenje z acetilsalicilno kislino upravičena le v sekundarnem preprečevanju novih embolije. Zdravila izbire pri zdravljenju preverjene združb - kortikosteroidi. Pravočasno zdravljenje vodi v visoko verjetnost ozdravitve EBW.
 Oskrbovanje pljučne regurgitacija
Oskrbovanje pljučne regurgitacija Chiaki - varna alternativa za bolnike, ki so morali zamenjati srčno zaklopko
Chiaki - varna alternativa za bolnike, ki so morali zamenjati srčno zaklopko Endokarditis vzroke in simptome, zdravljenje in zapleti, endokarditis
Endokarditis vzroke in simptome, zdravljenje in zapleti, endokarditis Http://sweli.ru/media/k2/items/cache/b1da35673a92af40fb0d8e72cefac177_s.jpgискусственные bioloških…
Http://sweli.ru/media/k2/items/cache/b1da35673a92af40fb0d8e72cefac177_s.jpgискусственные bioloških… Umetna biološka ventili v nosečnosti
Umetna biološka ventili v nosečnosti Koarktacija aorte pri nosečnicah
Koarktacija aorte pri nosečnicah Odpoved ventil pustili srce pri nosečnicah
Odpoved ventil pustili srce pri nosečnicah Razširjenost bolezni srca in ožilja v Ruski federaciji.
Razširjenost bolezni srca in ožilja v Ruski federaciji. Terapija
Terapija Okužbe povzročajo kingella: zdravljenje, simptomi
Okužbe povzročajo kingella: zdravljenje, simptomi Infektivni endokarditis iz protetičnega ventil
Infektivni endokarditis iz protetičnega ventil Umetni srčne zaklopke
Umetni srčne zaklopke Mitralna regurgitacija: diploma, zdravljenje, simptomi, znaki, vzroki
Mitralna regurgitacija: diploma, zdravljenje, simptomi, znaki, vzroki Ki niso infektivni endokarditis
Ki niso infektivni endokarditis Zapleti infektivnim endokarditisom
Zapleti infektivnim endokarditisom Akutna disfunkcija srčnih zaklopk
Akutna disfunkcija srčnih zaklopk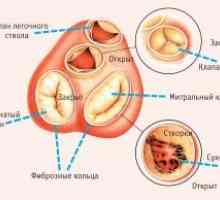 Patologija srčne zaklopke
Patologija srčne zaklopke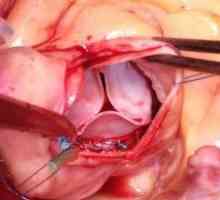 Bolezni srčnih zaklopk
Bolezni srčnih zaklopk Protetičnih srčne zaklopke: Zapleti
Protetičnih srčne zaklopke: Zapleti Uničenje umetne ventila
Uničenje umetne ventila Revmatične endokarditis: diagnoza, zapleti, simptomi, zdravljenje
Revmatične endokarditis: diagnoza, zapleti, simptomi, zdravljenje